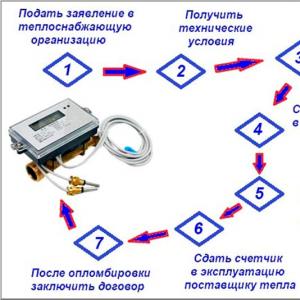
පෙනහළු ගැන්ග්රීන් සමඟ ප්ලූරල් කුහරය තුළ පිහිටුවා ඇත. පෙනහළු ගැන්ග්රීන්: රෝග ලක්ෂණ, හේතු, ප්රතිකාර. රෝග ලක්ෂණ සහ ප්රකාශනයන්
පෙනහළු වල ගැන්ග්රීන් යනු ශ්වසන ඉන්ද්රියයේ ඇති purulent-putrefactive ක්රියාවලියක් වන අතර එහි ප්රති result ලය වන්නේ පෙනහළු පටක විනාශ කිරීම හා නෙරෝසිස් වීමයි. පටකවල පෙන්නුම් කරන ලද දිරාපත්වීම සහ නෙරෝසිස් නිරන්තර ප්රගතිය සඳහා ප්රවණතාවයක් ඇති අතර, එවැනි ව්යාධි ක්රියාවලියක් සඳහා පැහැදිලිව නිර්වචනය කරන ලද සීමාවන් නොමැත.
Gangrene යනු පෙනහළු වල වඩාත් සංකීර්ණ විනාශකාරී-ආසාදන ක්රියාවලියක් ලෙස සලකනු ලබන අතර, රෝගියාගේ අතිශය බරපතල තත්වයක් නිරීක්ෂණය කරනු ලැබේ. ෆුල්මිනන්ට් වර්ගයේ ගැන්ග්රීන් සමඟ, මාරාන්තික ප්රති result ලයක් රෝගය වර්ධනය වී දින 1 කට පෙර සිදුවිය හැකිය.
වෛද්ය සංඛ්යා ලේඛනවලට අනුව, ඉන්ද්රියයන් තුළ විනාශකාරී ක්රියාවලීන් ඇති සෑම රෝගීන් 10 දෙනෙකුම එවැනි ආබාධයකින් පීඩා විඳිති.

ගැන්ග්රීන් සඳහා සෘජු හේතුව බෝවන තුවාලයකි. බොහෝ දුරට, බෝවන තුවාලයක් රෝග කාරක 1 කින් නියෝජනය නොවේ, නමුත් ඔක්සිජන් නොමැතිව පැවතිය හැකි නිර්වායු ඇතුළු විවිධ වර්ගයේ ක්ෂුද්ර ජීවීන් කිහිපයක එකතුවකින්.
බොහෝ විට, පෙනහළු ගැන්ග්රීන් පහත සඳහන් රෝග කාරක මගින් අවුලුවන:
- බැක්ටීරියාකාරක;
- ස්ටැෆිලොකොකස් ඕරියස්;
- fusobacteria;
- Pseudomonas aeruginosa;
- නියුමොකොකස්;
- enterobacteria;
- bacillus hemophilus;
- klebsiella.
ක්ෂුද්ර ජීවීන්ගේ ඒකාබද්ධ ක්රියාකාරිත්වය හේතුවෙන් පහත සඳහන් negative ණාත්මක ක්රියාවලීන් සහ සංසිද්ධි සිදු වේ:
- ව්යාධිජනක මයික්රොෆ්ලෝරා වල විෂබීජය අන්යෝන්ය වශයෙන් වැඩි දියුණු කර ඇත, එනම්, ඔවුන් ශරීරය ආසාදනය කිරීමට වැඩි හැකියාවක් ඇත.
- ව්යාධිජනක මයික්රොෆ්ලෝරා ප්රතිබැක්ටීරීය පන්තියේ විවිධ ඖෂධීය ඖෂධ සඳහා වැඩි ප්රතිරෝධයක් ලබා ගනී.

ව්යාධිජනක මයික්රොෆ්ලෝරා විවිධ ආකාරවලින් පෙනහළු පරෙන්චිමාවට ඇතුළු විය හැකිය:
- කම්පන සහගත මාර්ගය;
- අභිලාෂක ක්රමය;
- hematogenous මාර්ගය;
- lymphogenous ක්රමය;
- සම්බන්ධතා ක්රමය;
- bronchogenic මාර්ගය.
බ්රොන්කොජනික් මාර්ගයෙන් ව්යාධිජනක ආසාදිත මුඛ කුහරය සහ නාසෝෆරින්ක්ස් සිට බ්රොන්පයිල් ගස හරහා පෙනහළු පටක තුලට ශරීරයට ඇතුල් වේ.
පහත සඳහන් ව්යාධිජනක තත්වයන් මෙයට දායක වේ:
- sinusitis;
- ආවර්තිතා රෝගය;
- කරීස්;
- ෆරින්ගයිටිස්;
- gingivitis.
අභිලාෂක මාර්ගය යනු ආසාදිත කාරක අඩංගු දියරයක් විනිවිද යාමයි. මෙය ඉහළ ශ්වසන පත්රිකාවේ රහස හෝ ආමාශයේ අන්තර්ගතය විය හැකිය.
දෙවැන්න බොහෝ විට සිදු වන්නේ බලපෑම යටතේ ය:
- ඉහළ esophageal sphincter හි ආබාධ;
- මත්පැන් විෂ වීම;
- කම්පන සහගත මොළය තුවාල;
- වමනය
- උච්චාරණය කරන ලද belching;
- නිර්වින්දනය;
- dysphagia - ගිලීමේ ක්රියාවලිය උල්ලංඝනය කිරීම.
කෙසේ වෙතත්, දැවිල්ල ආරම්භ වන්නේ එය පහර දෙන විට පමණක් නොවේ, මේ සඳහා බ්රොන්කයි වල ජලාපවහන ක්රියාකාරිත්වය උල්ලංඝනය විය යුතුය. බොහෝ විට, එවැනි ආසාදනයක් හටගන්නේ පිළිකා ක්රියාවලියක් හෝ විදේශීය ශරීරයක් සහ thromboembolism මගින් බ්රොන්කස් අවහිර වීම නිසාය.
ස්පර්ශක මාර්ගය දැනටමත් ආසාදනය වී ඇති අසල්වැසි අවයව වලින් පටක තුලට ක්ෂුද්ර ජීවීන් විනිවිද යාමයි.
බොහෝ විට, මෙය එවැනි ව්යාධි තත්වයන් තුළ සිදු වේ:
- bronchiectasis;
ලිම්ෆොජෙනස් ආකාරයෙන්, බෝවන රෝග කාරක දැනටමත් පවතින දැවිල්ලෙන් වසා ගැටිති සහිත පටක වලට විනිවිද යයි. hematogenous මාර්ගය රුධිර ප්රවාහය හරහා පෙනහළු පටක තුලට ව්යාධිජනක විනිවිද යාම ඇතුළත් වේ.
බොහෝ විට, ලිම්ෆොජෙනස් සහ රක්තපාත මාර්ග එවැනි ව්යාධි තත්වයන් තුළ තුවාල ඇතිවීමට හේතු වේ:
- ඇන්ජිනා;
- ඔස්ටියෝමෙලයිටිස්;
- sepsis;
- උග්ර ඇපෙන්ඩිසයිටිස්;
- උග්ර parotitis.
කම්පනකාරී මාර්ගය තුවාල වලදී ආසාදනය ශරීරයට හා පෙනහළු පටක තුලට විනිවිද යාම ඇතුළත් වේ.

සංවර්ධනයට දායක වන සාධක

gangrene හි සෘජු ප්රකෝපකාරීන් නොවන රෝග සහ රෝගී තත්වයන් ගණනාවක් ඇත, නමුත් ඒ සමගම එහි සිදුවීමට දායක විය හැකිය.
මෙම ඍණාත්මක තත්වයන්ට ඇතුළත් වන්නේ:
- බොහෝ රෝග වල සංකීර්ණ ගමන් මග නිසා ඇති විය හැකි නාස්තිය සහ ඩිස්ට්රෝෆි.
- කෝටිකොස්ටෙරොයිඩ් භාවිතය, උදාහරණයක් ලෙස - බ්රොන්පයිල් ඇදුම සමග;
- දරුණු රෝගාබාධවලදී දිගු ඇඳ විවේකය.
- මත්ද්රව්යවලට ඇබ්බැහි වීම සහ මත්පැන් පානය කිරීම.
- ඉතිහාසයේ ශ්වසන පද්ධතියේ බොහෝ රෝග වල පසුබිමට එරෙහිව රෝගියාගේ උසස් වයස.
- HIV ආසාදනය.
- ඕනෑම ස්වභාවයේ දරුණු ශල්යකර්ම ක්රියාවලීන්ගෙන් පසු පශ්චාත් ශල්යකර්ම කාලය.
මෙම තත්වයන් යටතේ, කල්ලි තුවාල බොහෝ විට සිදු වේ.
ව්යාධිජනක තත්ත්වය වර්ධනය වන ආකාරය
බැක්ටීරියා පෙනහළු පටක වලට විනිවිද ගොස් ඒවා විනාශ කරන විට (ඡායාරූපයේ), සමහර විෂ ද්රව්ය රුධිරයට ඇතුළු වන අතර පසුව නිරෝගී අවයවවල පටක වලට මුදා හරිනු ලැබේ. ඉහත කරුණු වලට අමතරව, පටක වල සැලකිය යුතු දිරාපත්වීමේ නිෂ්පාදන නිරන්තරයෙන් රුධිරයට ඇතුල් වේ.

ඇත්ත! මෙම සංයෝග නිදහස් රැඩිකලුන් සහ ප්රති-ගිනි අවුලුවන සයිටොකයින් ඇති කරන ජීව විද්යාත්මක විෂකි.
සයිටොකයින් සහ නිදහස් රැඩිකලුන්ගේ ක්රියාකාරිත්වය හේතුවෙන්, ශ්වසන ඉන්ද්රියයන් දියවී යන අතර එමඟින් කල්ලි ක්රියාවලියේ ප්රගතිය සහ සෞඛ්ය සම්පන්න පටක වලට එය ව්යාප්ත වේ. එසේම, ශරීරයේ විෂ වීම උග්ර වේ.
මෙම ක්රියාවලිය විෂම චක්රයක ස්වරූපයක් ගන්නා අතර, ඖෂධීය සූදානම භාවිතයෙන් තොරව ශරීරයට තනිවම මුහුණ දීමට නොහැකි වේ.
ගැන්ග්රීන් රෝග ලක්ෂණ

රෝග ලක්ෂණ ප්රකාශනයේ බරපතලකම කල්ලි ක්රියාවලියේ ප්රමාණය මත රඳා පවතී - පෙනහළු ගැන්ග්රීන් පැතිරිය හැක්කේ පෙනහළු 1 ට පමණක් හෝ පෙනහළු කිහිපයකට හෝ 2 කට පවා ය. ප්රකාශනයන් ද ආකෘතිය මත රඳා පවතී.
ආකාර කිහිපයක් ඇත, ඒවා වගුවේ සාකච්ඡා කෙරේ:
බොහෝ විට, එක් පෙනහළු වල ගැන්ග්රීන් දෙවන ඉන්ද්රියයේ විවරයක් සමඟ රෝග විනිශ්චය කරනු ලැබේ.
පටක විනාශයේ මට්ටම අනුව, තිබිය හැක:
- මිය ගිය ප්රදේශ වල purulent විලයන;
- පටක වල කොටසක නෙරෝසිස්;
- කුඩා කලාපවල නෙරෝසිස්;
- ඇටෙලෙක්ටේසිස් හේතුවෙන් ප්රදේශය වසා දැමීම.
සියලුම රෝග ලක්ෂණ ප්රකාශන කණ්ඩායම් කිහිපයකට බෙදා ඇත:
- දැවිල්ල සහ විෂ වීම පිළිබඳ ලක්ෂණය;
- ආවේණික ශ්වසන අසාර්ථකත්වය;
- බැක්ටීරියා විෂ සහිත කම්පනයේ ලක්ෂණය;
- පෙනහළු පටක හානි හා සම්බන්ධ රෝග ලක්ෂණ.
පෙනහළු වල ගැන්ග්රීන් රෝග ලක්ෂණ:
- ශරීර උෂ්ණත්වය අංශක 39-40 දක්වා;
- සීතල බොහෝ විට සිදු වේ;
- හිස වේදනාව;
- නින්ද ආබාධ;
- සාමාන්ය දුර්වලතාවය;
- ආහාර රුචිය නොමැතිකම;
- ශරීරයේ බර වේගයෙන් අඩු වීම;
- දැඩි දහඩිය දැමීම;
- දෘශ්ය හා ශ්රවණ මායාවන්;
- විඥානයේ ආබාධ.
පෙනහළු හානියේ සලකුණු පහත රෝග ලක්ෂණ වේ:
- වේදනාකාරී කැස්සෙහි දැඩි පහරවල්;
- තද අළු වර්ණ තියුණු සුවඳ සමග sputum;
- ආශ්වාසය මත වේදනාව.
ශ්වසන අපහසුතාවයේ ලක්ෂණ පහත පරිදි වේ:
- ඇඟිලි තුඩුවල සයනොසිස්;
- නාසෝලබියල් ත්රිකෝණයේ සයනොසිස්;
- හුස්ම හිරවීම, වර්ධනය වන;
- සමේ සුදුමැලි වීම.
බැක්ටීරියා විෂ සහිත කම්පනය පහත රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ:
- මුත්රා පරිමාව අඩු වීම;
- හෘද ස්පන්දන වේගය වැඩි වීම;
- රුධිර පීඩනයේ ප්රගතිශීලී අඩුවීම.
වැදගත්! පෙනහළු වල කල්ලි තුවාල වල මෘදු පාඨමාලාවක් බැහැර කර ඇත, එය සෑම විටම සංකීර්ණ හෝ අතිශය දරුණු වේ.

මෙම ලිපියේ වීඩියෝව පෙනහළු ගැන්ග්රීන් ප්රකාශනයේ ප්රධාන හේතු පාඨකයන්ට දැන හඳුනා ගනු ඇත.
පෙනහළු වල ගැන්ග්රීන් වල ලක්ෂණයක් වන සංකූලතා
Gangrene එය තුළම අනතුරක් ඇති කරයි, නමුත් එය ඉහළ මරණ අනුපාතයක් ඇති සංකූලතා ගණනාවක් ද ඇති කළ හැකිය.
එවැනි සංකූලතා වලට පහත සඳහන් දෑ ඇතුළත් වේ:
- දැඩි පෙනහළු රුධිර වහනය;
- පපුවේ බිත්තියේ ෆ්ලෙග්මොන්;
- පෙනහළු ප්ලූරා හි එම්පීමා;
- sepsis;
- ශ්වසන අපහසුතා සින්ඩ්රෝම්;
- DIC;
- pericarditis;
- බහු අවයව අසමත් වීම.

අවධානය! ගැන්ග්රීන් පසුබිමට එරෙහිව මෙම සංකූලතා ඇති වූ රෝගීන්ගේ මරණ සංඛ්යාලේඛනවලට අනුව 45-80% දක්වා පරාසයක පවතී. ආධාරයේ වේගය විශාල කාර්යභාරයක් ඇත, තත්වය සලකා බැලීමෙන් පසු අවශ්ය ක්රියා අනුපිළිවෙල තීරණය කිරීමට වෛද්යවරයාට පමණක් හැකි වනු ඇත. අතිශයින් ඉක්මනින් ක්රියා කිරීම අවශ්ය වේ, ප්රමාද වීමේ පිරිවැය ඉතා ඉහළ ය.
පෙනහළු පටක වල ගැන්ග්රීන් රෝග විනිශ්චය

පෙනහළු ගැන්ග්රීන් රෝග විනිශ්චය නියාමනය කිරීමේ උපදෙස් වන්නේ රෝගියාගේ විශේෂ ist යෙකු විසින් පරීක්ෂණයක් පැවැත්වීම, ඔහුගේ ප්රශ්න කිරීම ය.
උච්චාරණය කරන ලද රෝග ලක්ෂණ ප්රකාශනයන් නොමැති විට, පුද්ගලයෙකුට එවැනි රෝග විනිශ්චය ක්රියා පටිපාටි සම්මත කිරීම සඳහා යොමු කිරීමක් ලැබේ:
- විකිරණවේදය;
- CT ස්කෑන්;
- සාමාන්ය රුධිර පරීක්ෂාව;
විභාග ක්රමවල සංයෝජනයක් මත පදනම්ව, සැබෑ රෝග විනිශ්චය තීරණය කරනු ලබන අතර රෝගියාගේ තනි සායනික පින්තූරය සහ පුද්ගලික කායික ලක්ෂණ මත පදනම්ව හොඳම ප්රතිකාර උපක්රම තෝරා ගනු ලැබේ.
පෙනහළු වල ගැන්ග්රෙනස් තුවාල වලට ප්රතිකාර කිරීම
පෙනහළු ගැන්ග්රීන් ප්රතිකාරය අතිශය දුෂ්කර කාර්යයක් වන අතර එය උරස් ශල්ය වෛද්යවරුන් සහ පෙනහළු විශේෂඥයින් විසින් ඒකාබද්ධව විසඳනු ලැබේ.
සාමාන්ය ප්රතිකාර ක්රමවලට අනිවාර්යයෙන්ම පහත සඳහන් දෑ ඇතුළත් වේ:
- කොන්සර්වේටිව් ප්රතිකාරය, එනම් ඖෂධ චිකිත්සාව;
- ශල්යකර්ම;
- සනීපාරක්ෂක ක්රියා පටිපාටි.

කොන්සර්වේටිව් ප්රතිකාරය පහත සඳහන් ව්යවහාරික පියවරයන්ගෙන් සමන්විත වේ:
- ඖෂධ ප්රතිකාරයේ ප්රධාන ස්ථානයක් හිමි වන ක්ෂුද්ර ජීවී වර්ණාවලියේ ක්රියාකාරී ඖෂධීය නියෝජිතයන් භාවිතා කිරීම.
- ව්යාධිජනක මයික්රොෆ්ලෝරා ජීවිත කාලය තුළ නිකුත් කරන ලද දිරාපත්වන නිෂ්පාදන සහ ද්රව්ය වලින් රෝගියාගේ ශරීරය පිරිසිදු කිරීමට අවස්ථාවක් ලබා දෙන ඩෙටොක්සිකරණ පියවර.
- හෝමියස්ටැසිස් වල අසාර්ථකත්වය නිවැරදි කිරීම, එනම් ශරීරය තුළ ස්ථාවර පරිසරයක්.
- චිකිත්සාව රෝගියාගේ ශරීර ශක්තියේ සාමාන්ය ශක්තිමත් කිරීම අරමුණු කර ගෙන ඇත.
ප්රති-ක්ෂුද්ර ජීවී ක්රියාව සඳහා, ප්රතිබැක්ටීරීය drugs ෂධ යුගලයක සංයෝජනයක් භාවිතා කරනු ලැබේ, ඒවා හැකි උපරිම මාත්රාවල බලපෑමේ දිගු වර්ණාවලියකින් සංලක්ෂිත වේ. ප්රතිබැක්ටීරීය drugs ෂධ විවිධ ක්රම මගින් භාවිතා කරනු ලැබේ - දෙමාපියන් වශයෙන්, එනම් අභ්යන්තර මාංශ පේශි සහ අභ්යන්තර එන්නත් හරහා සහ දේශීයව - බ්රොන්පයිල් ගසට සහ පෙනහළු ප්ලූරා කුහරයට.
එවැනි ඖෂධීය සහ වෙනත් ඖෂධ භාවිතයෙන් ඩෙටොක්සිකරණය සිදු කරනු ලැබේ:
- සේලයින් විසඳුම්;
- අඩු අණුක බර විසඳුම්;
- ප්රෝටීන් සූදානම;
- සම්පූර්ණ රුධිරය සහ එහි සංරචක.
හෝමියස්ටැසිස් අසමත්වීම් නිවැරදි කිරීම සඳහා, පහත සඳහන් ඖෂධ භාවිතා කරනු ලැබේ:
- ප්රතිදේහජනක;
- විටමින්;
- ප්රතිශක්තිකරණ;
- හෘද වාහිනී ඖෂධ;
- ශ්වසන වේදනා නාශක;
- desensitizing ඖෂධ.
ඉහත ඒවාට අමතරව, ඖෂධ නොවන ක්රම ද භාවිතා කරනු ලැබේ, එනම්:
- ඔක්සිජන් චිකිත්සාව;
- සිහින් sputum බව bronchodilators සහ එන්සයිම සමග ආශ්වාස;
- ප්ලාස්මාෆෙරෙසිස්.
ප්රතිස්ථාපන චිකිත්සාව අනෙකුත් චිකිත්සක පියවරයන්ට වඩා අඩු වැදගත්කමක් නැත. රෝගියා පහත සඳහන් දෑ කළ යුතුය:
- ඇඳ විවේකය නිරීක්ෂණය කරන්න;
- සමබර ආහාර වේලක් අනුභව කරන්න;
- සියලුම වෛද්ය නිර්දේශ අනුගමනය කරන්න.

ව්යාධිජනක ක්රියාවලියේ වර්ධනයේ ආරම්භයේදීම රෝග විනිශ්චය සිදු කරනු ලැබුවේ නම්, උච්චාරණය කරන ලද පටක නෙරෝසිස් තවමත් නිරීක්ෂණය නොකළ විට සහ කාලෝචිත ආකාරයකින් දැඩි ප්රතිකාරයක් සිදු කළ විට, පෙනහළු විනාශ වීම නැවැත්වීමට සහ එය අදියරේදී අත්හැරීමට හැකි වේ. gangrenous abscess. ගතානුගතික චිකිත්සාව මගින් සහාය දක්වන කාලෝචිත ශල්යකර්ම මැදිහත්වීමකින් වුවද, පෙනහළු ගැන්ග්රීන් ඉහළ මරණ අනුපාතයකින් සංලක්ෂිත වේ - රෝගීන්ගෙන් 20-40% ක් පමණ ඇති වූ සංකූලතා වලින් මිය යයි.
පෙනහළු ආඝාතය යනු රුධිර ප්රවාහය නොමැතිකම හේතුවෙන් පෙනහළු පටක වල නෙරෝසිස් වේ. මෙම රෝගය සාමාන්යයෙන් පුඵ්ඵුසීය ධමනි අවහිර වන embolism නිසා ඇති වන අතර දරුණු පපුවේ වේදනාව මගින් ප්රකාශයට පත් වේ.
වෙනත් රෝග ලක්ෂණ මොනවාද? නැවත යථා තත්ත්වයට පත් වීමෙන් ඇති විය හැකි භයානක ප්රතිවිපාක වළක්වා ගැනීමට ඔබ භාවිතා කළ යුතු ප්රතිකාර මොනවාද?
පෙනහළු ආඝාතයේ විස්තරය සහ ලක්ෂණ
පෙනහළු ආඝාතය - ප්රමාණවත් හෝ නොමැති රුධිර සැපයුම සහ එම නිසා ඔක්සිජන් සහ පෝෂ්ය පදාර්ථ නොමැතිකම හේතුවෙන් පෙණහලු සෑදෙන වැඩි හෝ අඩු පුළුල් පටක කැබැල්ලක නෙරෝසිස්.
රීතියක් ලෙස, පෙනහළු ආඝාතය එම්බෝලිස්වාදයේ ප්රතිවිපාකයකි, i.e. පුඵ්ඵුසීය ධමනි හෝ එහි එක් ස්ථරයක් අවහිර වීම, පහළ අන්තයේ සිට thrombus මගින් ඇතිවේ. රුධිර ප්රවාහය නැවැත්වීම පටක නෙරෝසිස් ඇති කරයි, පසුව එය සම්බන්ධක පටක (කැළැල්) මගින් ප්රතිස්ථාපනය වේ.
embolism සහ thrombus යනු කුමක්ද සහ එබැවින් ඒවා මොනවාදැයි විස්තරාත්මකව බලමු පෙනහළු ආඝාතයේ හේතු.
පෙනහළු පටක නෙරෝසිස් සඳහා හේතු සහ අවදානම් සාධක
පෙනහළු ඉෂ්මියාව (රුධිරය නොමැතිකම) හේතු විය හැක්කේ:
එම්බෝලි. රුධිරය සමඟ මිශ්ර නොවන සංසරණ පද්ධතියේ පවතින ද්රව්යවල සම්පූර්ණත්වය. ඒවා ඝන, ද්රව සහ වායුමය විය හැකිය.
- ඝන embolism. එය සෑදී ඇත, සෑම අවස්ථාවකම පාහේ, ශරීරය තුළ, එය රුධිර එකතුවකින් (thrombus), දිගු නල අස්ථි බිඳීමකින් පසු රුධිරයට ඇතුළු වන අස්ථි මිදුළු, රුධිර ලිපිඩ කැටියක්, පිළිකා සෛල සහ නෙරෝටික් පටක වලින් සමන්විත විය හැකිය.
- දියර embolus. රුධිරය සමඟ මිශ්ර නොවන නමුත් අහම්බෙන් රුධිරයට ඇතුළු වන තරලය. එය මාංශ පේශි එන්නත් කරන ලද මේද ද්රව්යයක් විය හැකිය.
- ගෑස් embolus. ඒවා ප්රවාහනය කරන රුධිරයේ දිය නොවන වායුමය ද්රව්ය එකතුවකි. කිමිදීමේදී දිරාපත් වන විට හෝ බෙල්ලේ රුධිර නාලයේ තුවාලයක් හරහා වාතය ඇතුල් වන විට සිදු විය හැක.
රුධිර කැටි ගැසීම්. රුධිර සෛල (පට්ටිකා සහ රතු රුධිර සෛල) සහ ෆයිබ්රින් (රුධිර කැටි ගැසීමේ ක්රියාවලියට සම්බන්ධ වන ප්රෝටීන්) කට්ටලයක්. කම්පන මත පිහිටුවා ඇත, ධමනි ස්රාවය වන සමරු ඵලක, ඒවායින් පසුව රුධිරයට ගමන් කිරීම සඳහා වෙන් කරනු ලබන අතර, අවහිරතා ඇති ස්ථානයට ප්රවාහනය කෙරේ.
රීතියක් ලෙස, පෙනහළු ධමනිය ගැඹුරු ශිරා ත්රොම්බොසිස් (පහළ අන්තයේ ශිරා අවහිර වීම) තුළ ඇති වන thrombus මගින් අවහිර වී ඇත. අඩු වශයෙන්, හෘදයේ දකුණු පැත්තේ රුධිර කැටියක් සිදු වේ, atrial fibrillation, හෘදයේ ගෙඩියක්).
පෙනහළු ආඝාතය අවදානම වැඩි කරන සාධක
වැඩිවන සාධක පෙනහළු ආඝාතය අවදානමවෙනස් විය හැක.
සංජානනීය සාධකප්රෝතොම්බින් (රුධිර කැටි ගැසීමට බලපාන ග්ලයිකොප්රෝටීනයක් සහ රුධිර නාල වලට හානි අළුත්වැඩියා කිරීමේදී වැදගත් කාර්යභාරයක් ඉටු කරයි) සංශ්ලේෂණය පාලනය කරන ජානවල ගැටළු සමඟ සම්බන්ධ වේ
අනෙකුත් අවදානම් සාධක වන්නේ කායික තත්වයන් සහ ද්විතියික රෝග:
- දුම්පානය කරනව, රුධිර කැටි ගැසීම ප්රවර්ධනය කරන ප්රෝටීනයක් වන ෆයිබ්රිනොජන් මට්ටම ඉහළ යාම, මේ අනුව දුම්පානය රුධිර කැටිති සෑදීමට දායක වේ, විශේෂයෙන් වෙනත් අවදානම් සාධක සමඟ සම්බන්ධ නම්;
- ධමනි සිහින් වීම, රුධිර ප්රවාහය මන්දගාමී වන අතර රුධිර කැටි ගැසීමට දායක වේ;
- අස්ථි සැත්කම්, මෙහෙයුම අතරතුර, අස්ථි පටක කුඩා කොටස් වෙන් කළ හැකි අතර, රුධිරයේ එක් වරක්, රුධිර කැටියක් සෑදීමට හේතු විය හැක;
- උපත් පාලන පෙති ගැනීම, ආර්තවහරණය තුළ හෝමෝන චිකිත්සාව රුධිර කැටි ගැසීම වැඩි දියුණු කරයි;
- tumors, මෙම අවස්ථාවේ දී, නියෝප්ලාස්ටික් පටක කොටස් ඒවායින් වෙන් කළ හැකි අතර, එය කුඩා එම්බෝලි සාදයි;
- ශාරීරික ක්රියාකාරකම් නොමැතිකම. දිගු නිශ්චලතාව හේතුවෙන් පහළ අන්තයේ ශිරා තුළ රුධිර ප්රවාහය මන්දගාමී වන අතර, වස්තුව චලනය වීමට පටන් ගන්නා විට, රුධිර කැටියක් පැමිණිය හැකිය;
- phlebeurysm: රුධිර කැටි ගැසීම සහ වෙන් කිරීම සඳහා දායක වන නහර වල කපාටවල අක්රිය වීම හේතුවෙන් රුධිරය එකතැන පල්වීම;
- අස්ථි බිඳීම්: මේද එම්බොලිස්ම සෑදීම තීරණය කරන්න, එනම් ඇට මිදුළු අංශු රුධිරයට ඇතුල් වීම.
පෙනහළු ආඝාතයේ රෝග ලක්ෂණ

පෙනහළු ආඝාතයේ රෝග ලක්ෂණහදිසියේම දිස්වන අතර දරුණු පපුවේ වේදනාවකින් ප්රකාශ වේ, එය සමඟ:
- හුස්ම හිරවීම සහ හීමොග්ලොබින් නොමැතිකම සහ දහඩිය නිසා සමේ නිල් පැහැයට හුරු වීම හා සම්බන්ධ දරුණු හුස්ම ගැනීමේ ගැටළු.
- හුස්ම ගැනීමේ වාර ගණන වැඩි කිරීම.
- ප්ලූරා වල දැවිල්ල නිසා ගැඹුරින් හුස්ම ගන්නා විට පපුවේ දැවෙන වේදනාව.
- කැස්ස සහ ලේ ගැලීම.
- අධික උෂ්ණත්වය සහිත උණ.
පෙනහළු ආඝාතය ගැඹුරු නහර ත්රොම්බොසිස් නිසා ඇතිවේ නම්, ඒවා ද තිබේ:
- පහළ අන්තයේ එඩීමාව, i.e. කකුල් ඉදිමීම සමග තරල රඳවා තබා ගැනීම.
රෝග විනිශ්චය: රෝග ලක්ෂණ විශ්ලේෂණයේ සිට රූපගත කිරීම දක්වා
රෝග විනිශ්චය කරනු ලබන්නේ රෝග ලක්ෂණ සහ සං signs ා විශ්ලේෂණය කිරීමේ පදනම මත වන අතර, එය රීතියක් ලෙස, තරමක් ඇඟවුම් කරන අතර රෝග විනිශ්චය පරීක්ෂණ ගණනාවකින් තහවුරු කිරීම අවශ්ය වේ:
- d-ඩිමර් මට්ටම. d-dimer යනු ෆයිබ්රින් බිඳවැටීමේ ප්රතිඵලයක් වන සංයෝගයකි. මේ අනුව, රුධිරයේ d dimer හි ඉහළ සාන්ද්රණය thrombosis හි සලකුණකි.
- පරස්පරතාව සහිත සර්පිලාකාර පරිගණක ටොමොග්රැෆි. thrombus දෘශ්යමාන කිරීමට සහ ව්යාධිවේදය පැහැදිලිව හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.
- විද්යුත් හෘද රෝග සටහන. පෙනහළු ඌනතාවයට ගොදුරු විය හැකි හෘදයේ තත්ත්වය පිළිබඳ තොරතුරු ලබා දෙයි.
- රුධිරයේ ගෑස් විශ්ලේෂණය. ධමනි රුධිරයේ විසුරුවා හරින ලද වායූන්ගේ පීඩනය තීරණය කරන අතර, එම නිසා, පෙණහලුවලට රුධිර සැපයුම උල්ලංඝනය කිරීම වක්රව තීරණය කිරීමට ඔබට ඉඩ සලසයි.
- පහළ අන්තයේ අල්ට්රා සවුන්ඩ් ඩොප්ලර්ග්රැෆි. පුඵ්ඵුසීය ආඝාතය 30% කට වඩා වැඩි සංඛ්යාවක් පවතින ගැඹුරු නහර thrombosis තත්ත්වය තක්සේරු කිරීමට ඔබට ඉඩ සලසයි.
පෙනහළු ආඝාතය සඳහා චිකිත්සාව
පෙනහළු ආඝාතයට ප්රතිකාර කිරීම අරමුණු කර ඇත්තේ:
- ධමනි රුධිරයේ ඔක්සිජන් සාන්ද්රණය භෞතික විද්යාත්මක අගයන් වෙත ප්රතිස්ථාපනය කිරීම;
- හෘදයේ ක්රියාකාරිත්වය කඩාකප්පල් නොකිරීමට, පෙනහළු අධි රුධිර පීඩනය ඉවත් කිරීම;
- රුධිර කැටියක් ඉවත් කිරීම සහ නව රුධිර කැටි ගැසීම වැළැක්වීම;
- රෝග ලක්ෂණ පාලනය කිරීම සහ විශේෂයෙන් උග්ර වේදනාව.
පෙනහළු ආඝාතයෙන් පෙළෙන රෝගීන්ට වේදනාව සමනය කිරීම සඳහා මෝෆීන් ලබා දෙන අතර වෙස්මුහුණක් සමඟ ඔක්සිජන් ලබා දෙනු ලැබේ.
එහෙනම් පටන් ගන්න ඖෂධ චිකිත්සාවපදනම් වූ ප්රතිදේහජනක, උදාහරණයක් ලෙස, heparin, thrombolytic ඖෂධ ධමනි අවහිර වන කැටි ගැසීම විනාශ කිරීමට, සහ ප්රතිජීවක ඖෂධ පටක necrosis ප්රතිඵලයක් ලෙස ඇති විය හැකි ආසාදන වළක්වා ගැනීමට.
සමහර විට, පෙනහළු එම්බොලිස්ම් සහ රෝගියාට ප්රතිදේහජනක ඖෂධ ලබා ගත නොහැක. එන්ඩොවාස්කියුලර් මාර්ගයෙන් රුධිර කැටි ගැසීම ඉවත් කිරීම(ධමනියකට කැතීටරයක් ඇතුල් කිරීම).
පෙනහළු ආඝාතයේ ප්රතිවිපාක
පෙනහළු ආඝාත වලින් මරණ අනුපාතය, රෝගියා හොඳ තත්ත්වයේ සහ හෘද වාහිනී පද්ධතියේ රෝගවලින් පීඩා විඳින්නේ නැත්නම්, ඉතා අඩුය. රෝගියාට හෘද වාහිනී රෝග තිබේ නම්, මරණයේ සම්භාවිතාව 25% ට වඩා වැඩි ය.
පෙනහළු ආඝාතය නිසි ලෙස ප්රතිකාර නොකළහොත් එය ඉතා බරපතල ප්රතිවිපාක ඇති කළ හැකිය:
- අතිශය භයානක නැවත ඇතිවීම, 50% ක්ම මරණයට හේතු වේ;
- ඉක්මනින් ඇතිවන විශාල රුධිර කැටියක් හෝ එම්බොලිස්මයක් කම්පනය හෝ හදිසි මරණයට හේතු විය හැක.
8245 0
පෙනහළු ගැන්ග්රීන් යනු උග්ර සංසරණ ආබාධ හේතුවෙන් පෙනහළු කොටසක හෝ සම්පූර්ණයෙන් නෙරෝසිස් මත පදනම් වූ සීමිත හෝ පුළුල් විනාශකාරී ක්රියාවලියකි.
පෙනහළු වල ගැන්ග්රීන් සමඟ, සැලකිය යුතු මායිම් නොමැති සාමාන්ය පටක ප්රදේශ පැහැදිලි ව්යුහයක් නැති වූ අඳුරු පෙනහළු පරෙන්චිමාවක් තුළට ගමන් කරයි, එය පැහැදිලි මායිම් නොමැතිව කැටිති ඩෙට්රිටස්, මේද අම්ල ස්ඵටික, වර්ණක, මේද වලින් සමන්විත අඳුරු, පැල්ලම් ස්කන්ධයකට ගමන් කරයි. ජල බිඳිති, විවිධ ක්ෂුද්ර ජීවීන් විශාල සංඛ්යාවක්, ආදිය.
පෙනහළු පටක දුර්ගන්ධයක් නිකුත් කරන අළු-කොළ අපිරිසිදු ස්කන්ධයක පෙනුමකි. සාමාන්යයෙන් පෙනහළු පෙත්තක් හෝ මුළු පෙණහලු පවා බලපායි. Gangrenous abscess යනු විවරයක් සහ පුලුල්ව පැතිරුනු gangrene අතර අතරමැදි වේ. මෙය සීමිත නෙරෝසිස් වේ - අවට පටක වල ගිනි අවුලුවන ආක්රමණය සමඟ කොටස් 1-2 ක් තුළ පෙනහළු පටක වෙන් කිරීම.
පෙනහළු ගැන්ග්රීන් හි පෙනහළු පටක වල විනාශය, නෙරෝසිස් වර්ධනය සඳහා අභිලාෂක යාන්ත්රණය ප්රධාන වේ. රෝගය ආරම්භ වන්නේ කොටසක කලාපයේ පෙණහලුවල ඇටලෙක්ටික් ප්රදේශ, කොටස් කිහිපයක් (බ්රොන්කස් වල පොදු කඳ වටා), පෙණහලු හෝ බ්රොන්පයිල් නාලවල ද්විතියික මැදිහත්වීමත් සමඟ මුළු පෙනහළු ඇතිවීම, ඒවායේ thrombosis වර්ධනය වීමෙනි. , පසුව පෙනහළු පටක වල නෙරෝසිස්.
සායනික පින්තූරය සහ රෝග විනිශ්චය
උග්ර පවිත්ර පෙනහළු රෝග ඇති රෝගීන්ගෙන් 6-11% ක් තුළ ගැන්ග්රෙනස් විවරයක් සහ පෙනහළු වල ගැන්ග්රීන් හටගනී, 0.7-1.5% ක් තුළ පුලුල්ව පැතිරුණු ගැන්ග්රීන් නිරීක්ෂණය කෙරේ, සීමිත ගැන්ග්රීන් (ගැන්ග්රීන් විවරය) - 5-10%. බොහෝ විට මේවා නිදන්ගත මත්පැන් සහිත රෝගීන්, සමගාමී රෝග (දියවැඩියාව, අක්මාවේ සිරෝසිස්, නිදන්ගත හෙපටයිටිස්) මගින් වෙහෙසට පත් වේ.පෙනහළු වල ගැන්ග්රීන් ප්රධාන වශයෙන් ප්රකාශ වන්නේ දැඩි විෂ වීමෙනි. මෙම රෝගය උදෑසන සහ සවස ශරීර උෂ්ණත්වයේ නිරන්තර අධික උණ හෝ තියුණු උච්චාවචනයන් සමඟ ඇත. රෝගියාගේ තත්ත්වය වැඩි දියුණු වන විට උෂ්ණත්වය සාමාන්යයෙන් අඩු වන අතර, නව නැගීමක් නෙරෝසිස්ගේ අවධානය විසුරුවා හැරීම හෝ ක්රියාවලිය පැතිරීම සමග සමපාත වේ. විශේෂයෙන් භ්රෑණ ස්පුටම් සහිත දැඩි වේදනාකාරී කැස්සකින් රෝගීන් කලබල වේ. ස්පුටම් පෙනෙන්නට පෙර සිටම කැස්ස ඇති විට සමහර විට නරක හුස්ම සටහන් විය හැකිය.
ස්පුටම් යනු අපිරිසිදු අළු පැහැයෙන් යුත් පෙණ සහිත ස්කන්ධයක පෙනුමක් ඇති අතර සමහර විට රාස්ප්බෙරි හෝ චොකලට් වර්ණයෙන් යුක්ත වන අතර එය දිරාපත් වන පෙනහළු පටක වලින් පරෙන්චිමල් ලේ ගැලීම මගින් පැහැදිලි කෙරේ. පදිංචි වන විට, ස්පුටම් ස්ථර තුනකට බෙදා ඇත: ඉහළ එක දියර, පෙන, මැද එක සේරස්, පහළ එක ඝන, ගරා වැටෙන ස්කන්ධයකින් සමන්විත වේ - නෙරෝටික් පෙනහළු පටක කොටස්.
අන්වීක්ෂයක් යටතේ, ඉලාස්ටික් තන්තු, බොහෝ purulent leukocytes, බැක්ටීරියා, පෙනහළු පටක වල දිරාපත් නිෂ්පාදන, ආදිය sputum දක්නට ලැබේ. ස්පුටම් ගොඩක්, සමහර විට 500-1000 ml දක්වා, සාමාන්යයෙන් උදෑසන නිකුත් වන අතර, වේදනාකාරී, වේදනාකාරී කැස්සක් සමඟ ඇත.
රෝගීන්ගේ සාමාන්ය තත්වය දරුණු වේ, ඔවුන් ඉක්මනින් දුර්වල වේ, වෙහෙසට පත් වේ. දහඩිය දැමීම, ආහාර රුචිය නොමැතිකම, රක්තහීනතාවය වේගයෙන් වර්ධනය වේ. හුස්ම ගන්නා විට, පපුවේ රෝගී භාගය පසුගාමී වේ. බෙර වාදනය නොපැහැදිලි සීමා සහිත ශබ්දයේ අඳුරු බව හෙළි කරයි. විවිධ රාල විශාල ප්රමාණයක් අසන්නට ලැබේ.
විකිරණ විද්යාත්මකව, තුවාලයේ පැත්තේ පෙනහළු වල ගැන්ග්රීන් සමඟ, පෙනහළු කොටසක අඛණ්ඩ කළුවීමක් සටහන් වන්නේ කළුවරේ පරිධිය දිගේ සාමාන්ය පෙනහළු රටාවකට ක්රමයෙන් සංක්රමණය වීමෙනි. දිරාපත් වන ප්ලූරිසියේ වර්ධනයත් සමඟ, බ්ලැක්අවුට් පපුවේ මුළු භාගයම අල්ලා ගනී. Gangrenous abscess හි X-ray සංඥා: වෙන් නොකළ necrotic පටක හේතුවෙන් අභ්යන්තර බිත්තිවල අසමාන, මායිම් ලුහුඬු සටහන්, මෙන්ම විවරය කුහරය තුළ නිදහසේ වැතිර සිටින sequesters.
පෙනහළු ගන්ග්රීන් වල සලකුණක් ලෙස පෙනහළු සීක්වෙස්ටර්ස් කාලෝචිත ලෙස තීරණය කිරීම වැදගත් රෝග විනිශ්චය සහ පුරෝකථන වටිනාකමක් ඇත.
රේඩියෝ ග්රැෆිවල සෙන්ටිමීටර 2 ක් දක්වා ප්රමාණයේ සෙක්වෙස්ටර්, රීතියක් ලෙස, හඳුනාගත නොහැක. ටොමොග්රැෆි මගින් අවම වශයෙන් සෙන්ටිමීටර 0.8 ක විෂ්කම්භයක් සහිත සීක්වෙස්ටර් හඳුනා ගැනීමට හැකි වේ (Fedorov B.P., Wol-Epshtein G.L., 1976).
CT මඟින් පෙනහළු වල විනාශකාරී අවධානය පැතිරීම හඳුනා ගැනීමට පමණක් නොව, නෙරෝසිස් නාභිගත වීමේ තත්වය තීරණය කිරීමටද ඉඩ සලසයි: දිරාපත් වන ස්ථානවල මුල් පෙනුම, purulent කුහර, වෙන් කිරීමේ ආරම්භක සලකුණු හෝ දැනටමත් පිහිටුවා ඇති sequesters, දෙකම නිදහසේ වැතිර සිටී. දිරාපත්වන කුහරය, සහ බිත්ති හා සම්බන්ධ (ඉරා නොයනු ඇත) . ක්ෂය වීමේ විකිරණශීලී සංඥා නොමැති විට පෙනහළු පටක වෙන් කිරීම CT දත්ත මගින් තීරණය වේ.
ජල-ද්රාව්ය ප්රතිවිරෝධතා කාරක භාවිතා කරන අවශෝෂණ විද්යාව ක්ෂය වීමේ කුහරයේ ප්රමාණය, හැඩය, සීක්වෙස්ටර් පිළිබඳ තොරතුරු සපයයි. කෙසේ වෙතත්, තොරතුරු අන්තර්ගතය අනුව, එය CT ට වඩා වැඩි නොවේ, එබැවින් දෙවන ආක්රමණශීලී නොවන ක්රමයක් ලෙස වඩාත් කැමති විය යුතුය.
පෙනහළු වල පර්යන්ත කොටස් වලට gangrene පැතිරීමත් සමග, visceral pleura විනාශ වේ. සැරව, necrotic පටක පුඵ්ඵුසීය pyopneumothorax වර්ධනය හේතුවෙන් රෝගියාගේ තත්ත්වය තවදුරටත් නරක අතට හැරෙන pleural කුහරය, ඇතුල්. මෙම රෝගය අතිශය දරුණු පාඨමාලාවක් අත්පත් කර ගනී, සෙප්ටික් කම්පනය වර්ධනය වන අතර, බහු අවයව (පුඵ්ඵුසීය-හෘද, හෙපටික-වකුගඩු) ඌනතාවය වේගයෙන් වර්ධනය වේ.
බ්රොන්පයිල් වොෂිං සහ පන්ක්ටේට් භෝග වලදී, aerobic සහ නිර්වායු ක්ෂුද්ර ජීවීන් පෙනහළු විනාශ කිරීමේ කලාපයෙන් හුදකලා වේ. Anaerobes ප්රමුඛ වේ. බැක්ටීරියා දූෂණය ඉහළයි - 1 x 104 - 1 x 106 ක්ෂුද්ර ජීවී ශරීර 1 ml.
ප්රතිකාර
විනාශකාරී පෙනහළු රෝග (ගැන්ග්රීන්, ගැන්ග්රෙනස් විවරය), බොහෝ දුරට සමාජීය වශයෙන් නොසන්සුන් පුද්ගලයින්, ඔවුන්ගෙන් බොහෝ දෙනෙක් මත්පැන් අනිසි ලෙස භාවිතා කිරීම, මත්ද්රව්ය ගැනීම, අනුකූල රෝග ගණනාවකින් පීඩා විඳිති, රීතියක් ලෙස, ඔවුන් ප්රමාද වී රෝහලට පැමිණේ. උරස් දෙපාර්තමේන්තුවේ රෝහල් ගත කිරීමට පෙර ප්රතිකාර සිදු නොකළ හෝ අසාර්ථක විය. බොහෝ රෝගීන්ට දරුණු purulent විෂ වීම සහ දරුණු ශ්වසන අපහසුතාවයක් ඇත.උග්ර purulent-විනාශකාරී පෙනහළු රෝග ඇති රෝගීන් bronchological සනීපාරක්ෂාව (චිකිත්සක bronchoscopy) භාවිතා කරමින් පෙනහළු තුළ දිරාපත්වීමේ කුහරය ප්රමාණවත් ජලාපවහන සඳහා කොන්දේසි නිර්මානය සමග සංකීර්ණ දැඩි ප්රතිකාර සිදු කරනු ලබයි.
පෙනහළු වල gangrene සහ gangrenous abscesses සමග, purulent කුහරය හා සිදුරු ජලාපවහනය ජලාපවහනය හරහා sequesters ඉවත් කිරීමේ දුෂ්කරතා සමඟ සම්බන්ධ වන විනාශයේ foci සනීපාරක්ෂාව සපයන්නේ නැත. කෙසේ වෙතත්, gangrenous abscesses සඳහා මෙම ප්රතිකාර ක්රමය තාවකාලිකව විෂ වීම අඩු කිරීමටත්, රෝගීන්ගේ තත්වය වැඩි දියුණු කිරීමටත්, විශේෂ පර්යේෂණ ක්රම සිදු කිරීමටත් ඔබට ඉඩ සලසයි (CT, පෙනහළු වල විනාශ කිරීමේ කුහරයට වෙනස්ව), රෝගියා ශල්යකර්ම සඳහා සූදානම් කරන්න.
gangrene සහ gangrenous පෙනහළු විවරයන් සඳහා කොන්සර්වේටිව් ප්රතිකාරය අකාර්යක්ෂම වන අතර බොහෝ විට රෝගියාගේ මරණයෙන් අවසන් වේ. අපගේ සායනය අනුව (Fedorov B.P., Wol-Epshtein G.L., 1976). ගතානුගතික ප්රතිකාර සාර්ථක වූයේ රෝගීන්ගෙන් 54.7% ක් තුළ පමණක් වන අතර, පසුව පවා සම්පූර්ණ සුවය සිදු වූයේ ඔවුන්ගෙන් 9.7% ක් පමණි. මරණ අනුපාතය 46.3% කි. ගැන්ග්රීන් සමඟ පෙනහළු වෙන් කිරීමෙන් පසු මරණ අනුපාතය 50-70% දක්වා ළඟා වේ (Nekrich G.L., 1982; Kolesnikov I.S., 1988; Putov N.V., Levashov Yu.N. et al., 1989; Mityuk I.I., Popov V.I.4,
දරුණු purulent විෂ වීම, දරුණු වොලමික් ආබාධ සහ දරුණු සාමාන්ය තත්වය හේතුවෙන් පෙනහළු වල gangrenous abscesses සහ gangrene රෝගීන් තුළ, resection සැත්කම් අවදානම අතිශයින් ඉහළ ය. රැඩිකල් ශල්යකර්මයේ බරපතලකම හා අන්තරායට අමතරව, දරුණු පශ්චාත් ශල්යකර්මයෙන් පසු පවිත්ර-ගිනි අවුලුවන සංකූලතා ඇතිවීමේ හැකියාව සැලකිල්ලට ගත යුතුය - ප්ලූරල් එම්පීමා සහ පයෝප්නියුමෝතොරැක්ස්, පශ්චාත් ශල්ය තුවාලය පෝෂණය කිරීම, බ්රොන්කොප්ලූරල්, තෝරකොප්ලූරල් ෆිස්ටුලස් වර්ධනය (ඩීෆ්රැග්නෙටල් වයි., ඕ. 1997; Rafaely Y., Weessbery D., 1997), එය මරණයට හේතු විය හැක.
පෙනහළු වල සංඝටක විවරයන් සහ ගැන්ග්රීන් සඳහා ප්රධාන මෙහෙයුම වූයේ thoracoabscessostomy පසුව වේදිකාගත necrosequestrectomy සහ පෙනහළුවල දිරාපත්වන කුහරවල සනීපාරක්ෂාවයි. සාරය වශයෙන්, thoracoabscessostomy යනු ජලාපවහන මෙහෙයුමේ වැඩිදියුණු කළ අනුවාදයකි - pneumotomy. pneumotomy හි අවාසි අතර arrosive රුධිර වහනය වීමේ හැකියාව සහ ස්ථායී බ්රොන්කොතොරැසික් ෆිස්ටුල සෑදීම ඇතුළත් වේ, ඒ සඳහා සංකීර්ණ ශල්ය ප්රතිකාර ක්රම අවශ්ය වේ, මෙන්ම පපුවේ බිත්තියේ දරුණු ෆ්ලෙග්මන්, ආසාදනය සාමාන්යකරණය කිරීම, ඔස්ටියෝමෙලයිටිස් සහ ඉළ ඇටයේ කොන්ඩ්රිටිස්.
ශල්යකර්මයට ආසන්න දිනකදී thoracoabscessostomy සඳහා ප්රශස්ත ප්රවේශය තෝරා ගැනීම සඳහා, සියලුම රෝගීන් බහු ස්ථානීය ෆ්ලෝරොස්කොපි පරීක්ෂාවට ලක් කරයි. පෙනහළුවල ඇති විනාශයේ නාභිගත කිරීමේ පහළ මායිමේ ප්රක්ෂේපණය අනුව කැපුම් රේඛාව තීරණය වේ.
මෙහෙයුම සමන්විත වන්නේ subperiosteally resected 1-2 ඉළ ඇට ඇඳ හරහා සීමිත thoracotomy, වෙන් කරන ලද ඉළ ඇට ඇඳ හරහා දිරාපත් කුහරය ඝන ඉඳිකටුවක් සමග රෝග විනිශ්චය සිදුරු, දිරාපත් කුහරය විවෘත කිරීම, necrosequestrectomy - නිදහසේ බොරු sequesters ඉවත් කිරීම. මෙහෙයුම අතරතුර, බහු දිරාපත්වීමේ කුහර තනි කුහරයකට මාරු කිරීමට නැඹුරු වේ. රුධිර වහනය වීමේ අවදානම හේතුවෙන්, ශක්ය පෙනහළු පටක වලට බලපෑම් නොකර සවිකර ඇති සීක්වෙස්ටර් ප්රවේශමෙන් ඉවත් කරනු ලැබේ.
කුහරයේ සනීපාරක්ෂාව සිදු කරනු ලබන්නේ විෂබීජනාශක ද්රාවණයකින්, අතිධ්වනික කුහරයෙන් සේදීමෙනි. Thoracoabscessostomy සෑදී ඇත්තේ සමේ දාර සහ pleuroperiosteal ෆ්ලැප් ප්රවේශමෙන් අනුවර්තනය වීමත් සමඟ ඉවත් කළ හැකි මැහුම් සමඟ සමට parietal pleura සහ periosteum මැසීමෙනි. මෙය පහසුවෙන්ම සාක්ෂාත් කරගනු ලබන්නේ සමේ ඉස්කුරුප්පු කිරීම මගින්, දුර්වල වූ රෝගීන් තුළ පහසුවෙන් විස්ථාපනය වේ.
එවැනි මැදිහත්වීම් වලදී ලේ ගැලීම නොවැදගත් වන අතර එය නතර කරනු ලබන්නේ atraumatic මැහුම් ද්රව්ය, ඇමයිනොකැප්රොයික් අම්ල ද්රාවණයකින් තෙත් කරන ලද ස්පුබ් හෝ රක්තපාත ස්පොන්ජියකින් යාත්රාව දැල්වීමෙනි.
පෙනහළු විනාශ කිරීමේ කුහරය තුළට විවෘත වන කුඩා බ්රොන්කයි, හැකි නම්, කම්පන සහගත ඉඳිකටුවක් මත පොලිසෝර්බ් සමඟ මැහුම් කර ඇත, නමුත් පෙනහළු පටක වලට ඇතුල් වීම නිසා මෙය සැමවිටම කළ නොහැකිය. ඉතිරි බ්රොන්පයිල් ෆිස්ටුල සමඟ, කුහරය සෝදා නැත, නමුත් විෂබීජ නාශකයක් සමඟ තෙතමනය කරන ලද ස්පුබ් සමඟ ප්රතිකාර කරනු ලැබේ. විවරයේ කුහරය පොලිඑතිලීන් ග්ලයිකෝල් මත පදනම් වූ ආලේපන (ලෙවොමිකෝල්) පොඟවා ඇති ටැම්පොන් වලින් ලිහිල්ව පුරවා ඇත. පපුවේ බිත්තියේ තුවාලයට aseptic වෙළුම් පටියක් යොදනු ලැබේ. මෙහෙයුම සිදු කරනු ලබන්නේ බ්රොන්කයි වල වෙනම ඉන්ටියුබේෂන් සමඟ ඉන්ටියුබේෂන් සාමාන්ය නිර්වින්දනය යටතේය.
අපගේ සායනයේ සංවර්ධනය කරන ලද thoracoabscessostomy හි ප්රභේදය මඟින් ශල්යකර්මයේදී සහ පශ්චාත් ශල්යකර්මයේදී වේදිකාගත සනීපාරක්ෂාව සිදු කිරීමේදී පොදු ප්ලූරල් කුහරය සහ පපුවේ බිත්ති පටක විශ්වාසදායක ලෙස හුදකලා කිරීමට හැකි වේ. බොහෝ අවස්ථාවන්හීදී, thoracostomy සෑදීමේදී, ප්ලූරල් කුහරය තුළ ඇලවුම් ක්රියාවලියක් සටහන් වූ අතර, පෙණහලු තුළ විනාශකාරී නාභිගත කිරීම විවෘත කිරීමෙන් වහාම thoracotomy සම්පූර්ණ කරන ලදී.
Thoracoabscessostomy එකවර සිදු කරනු ලැබේ, අදියර දෙකක pneumotomy වලට ප්රතිවිරුද්ධව, මෙහෙයුමේ දෙවන අදියර pleural කුහරය තුළ adhesions සෑදීමෙන් පසුව සිදු කරන විට. රීතියක් ලෙස, thoracostomy යොදන අවස්ථාවේදී, පෙනහළු පටක වල නෙරෝසිස් කලාපය වටා ඇති ප්ලූරා හි පරියේටල් සහ දෘශ්ය ස්ථර අතර මැලියම් සෑදී ඇත.
ප්ලූරා හි සම්පූර්ණ විලයනයක් නොමැති නම්, thoracotomy පසු thoracostomy සෑදී ඇත්තේ සමට වෙන් කරන ලද ඉළ ඇටයේ ප්රාචීර ප්ලූරා සහ පෙරියෝස්ටියම් මැසීමෙනි. එවිට ප්ලූරා හි විලයනයක් නොමැති දෘශ්ය ප්ලූරා ප්රදේශය තුනී නූල් වලින් (000-0000) සෑදී ඇති ස්ටෝමාවේ අද්දරට වෙනම මැහුම් සහිත කම්පන ඉඳිකටුවක් මත මැහුම් කරනු ලැබේ. මේ අනුව, thoracostomy නිදහස් ප්ලූරල් කුහරයෙන් හුදකලා වේ.
පිහිටුවන ලද කුහරයේ අදියර සනීපාරක්ෂාව මෙහෙයුමෙන් පසු 2 වන දින සිට සති 2-3 ක් තුළ සිදු කරනු ලැබේ. ඒවාට යාන්ත්රික, අතිධ්වනික, රසායනික නෙක්රෙක්ටෝමි, විෂබීජ නාශක ද්රාවණ (0.05-0.1% සෝඩියම් හයිපොක්ලෝරයිට් ද්රාවණය) සමඟ කුහරය සේදීම මෙන්ම කුහරයේ ඕසෝනීකරණය ඇතුළත් වේ. නික්රෝටික් පටක වල නිදහස් ප්රදේශ යාන්ත්රිකව ඉවත් කරනු ලැබේ, අතිධ්වනික කුහරය මෙන්ම සෝඩියම් හයිපොක්ලෝරයිට් සමඟ රසායනික නෙක්රෙක්ටෝමි, නික්රෝටික් පටක ප්රතික්ෂේප කිරීම වේගවත් කරයි.
දැනටමත් සනීපාරක්ෂාව 2-3 කට පසුව, රෝගීන්ගේ තත්වය වැඩි දියුණු වේ - ටායිචාර්ඩියා, හුස්ම හිරවීම අඩුවීම, ශරීර උෂ්ණත්වය අඩු වේ. උෂ්ණත්වය සාමාන්ය තත්ත්වයට පත් වන තුරු, සාමාන්ය ප්රතිජීවක චිකිත්සාව සිදු කරනු ලැබේ, ව්යාධිජනකයේ වර්ගය සහ ගුණාංග, ඩෙටොක්සිකරණ චිකිත්සාව සහ වොල්මික් ආබාධ නිවැරදි කිරීම සැලකිල්ලට ගනිමින්.
පෙනහළු වල විනාශ කිරීමේ කුහරයේ ආරම්භක තත්වය සහ වේදිකාගත නෙක්රෙක්ටෝමියේදී එහි ගතිකතාවයන් තීරණය කරනු ලබන්නේ ඇඳුම් ඇඳීමේදී සෘජු පරීක්ෂණයකින්, අවශ්ය නම් නම්යශීලී ආලෝක මාර්ගෝපදේශ භාවිතා කිරීමෙනි.
ගතානුගතික ප්රතිකාරයේ පසුබිමට එරෙහිව සහ ශල්යකර්මයෙන් පසු 4-8 වන දින දිරාපත් වීමේ කුහර සහ නෙක්රෙක්ටෝමි වල සැලසුම් සහගත සනීපාරක්ෂාව, රෝගීන්ගේ ශරීර උෂ්ණත්වය අඩු වේ, විෂ වීමේ රෝග ලක්ෂණ අඩු වේ, සහ purulent බ්රොන්කයිටිස් බොහෝ දුරට නතර වේ. දරුණු purulent බ්රොන්කයිටිස් හේතුවෙන් ශල්යකර්මයෙන් පසු සෑම 2 වන රෝගියෙකුටම සනීපාරක්ෂක බ්රොන්කොස්කොපි අවශ්ය වේ. පෙනහළු වල විනාශ කුහරය සම්පූර්ණයෙන් පිරිසිදු කිරීම දින 8-17 කට පසුව නිරීක්ෂණය කරනු ලැබේ, කැටිති පෙනුම දින 12-16 දින නිරීක්ෂණය කරනු ලැබේ. thoracoabscessostomy හි ක්රියාකාරී කාලය සාමාන්යයෙන් සති 3-4 කි.
සමහර රෝගීන් තුළ, පෙනහළු පටක නැවත ප්රසාරණය වීම, තුවාලය හැකිලීම, එහි කැට ගැසීම් සහ කැළැල් ඇතිවීම හේතුවෙන් රෝහලෙන් පිටවීමට පෙර thoracostomy තනිවම වැසී යයි. ඒ අතරම, කුහරය සම්පූර්ණයෙන් මකා දැමීම සහ සම්බන්ධක පටක කැළලක් ඇතිවීම සටහන් වේ, පශ්චාත් ශල්ය කාලය සති 3-4 කි.
රෝගීන්ගෙන් අඩක් තුළ, නෙරෝටික් පටක වලින් කුහරය සම්පූර්ණයෙන් පිරිසිදු කිරීමෙන් පසු, බ්රොන්පයිල් ෆිස්ටුල මැසීම සමඟ තෝරකොප්ලාස්ටි සැත්කම් (තුවාල වැසීම, ප්රමාද ද්විතියික මැහුම්, මාංශ පේශි ප්ලාස්ටික් වල විවිධ වෙනස් කිරීම්, ප්රධාන වශයෙන් Abrazhanov අනුව) සිදු කිරීම අවශ්ය වේ. අවශේෂ කුහර සහිත සතුටුදායක තත්වයක බාහිර රෝගී ප්රතිකාර සඳහා රෝගීන් මුදා හැරිය හැකි අතර, එහි බිත්ති සාමාන්ය ශරීර උෂ්ණත්වය සමඟ විෂ වීමේ සලකුණු නොමැතිව කුඩා බ්රොන්පයිල් ෆිස්ටුල සහිත කැට වලින් ආවරණය වී ඇත.
මෙම රෝගීන්ට සායනයේ නැවත නැවත උපදේශන සහ ගතික නිරීක්ෂණ සමඟ බාහිර රෝගී පදනමක් මත thoracostomy කුහරය රැකබලා ගැනීම සහ පුනරුත්ථාපනය කිරීම සඳහා නිර්දේශ ලබා දෙනු ලැබේ. බාහිර රෝගී පසුබිමක, කුහරය තනිවම වසා දමයි. කුහරය සහ ආමාශය වසා දැමීමේ ඇඟවීම් වලට අනුව, හෘදයේ, පෙනහළුවල, ශරීර බර යථා තත්ත්වයට පත් කිරීම, මාංශ පේශි ස්කන්ධය යථා තත්ත්වයට පත් කිරීමෙන් පසු රෝගීන් නැවත thoracoplastic මෙහෙයුම් සඳහා රෝහල් ගත කරනු ලැබේ.
thoracoabscessostomy සඳහා දර්ශක:
. දැඩි purulent විෂ වීම සහ ශ්වසන අසමත්වීම හේතුවෙන් රෝගියාගේ තත්වයෙහි බරපතලකම හේතුවෙන් රැඩිකල් මෙහෙයුම් (resections, lobectomy, pulmonectomy) වල ඉහළ අවදානම;
. නිදහස් හෝ වර්ධනය වන පෙනහළු sequesters;
. පෙනහළු විනාශයේ ප්රගතිය, විෂ වීම වැඩි වීම;
. බ්රොන්කොලොජිකල් සනීපාරක්ෂාව, සිදුරු සහ පෙනහළුවල දිරාපත්වන කුහරවල ජලාපවහනය ඇතුළු සංකීර්ණ දැඩි ප්රතිකාරවල අකාර්යක්ෂමතාව.
පෙනහළු වල ගැන්ග්රීන් ඇති රෝගීන්ට හැකි ඉක්මනින් සැරව ඉවත් කිරීම, නෙරෝටික් පටක සහ ප්රමාණවත් ජලාපවහනය සඳහා සැත්කම් කළ යුතුය. Thoracoabscessostomy සහ වේදිකාගත necrectomy යනු පෙනහළු ගැන්ග්රීන්, ගැන්ග්රෙනස් විවරයන් සඳහා ප්රධාන ප්රතිකාරය වේ, ගතානුගතික ප්රතිකාර නිෂ්ඵල වන විට සහ රැඩිකල් සැත්කම් අවදානම අතිශයින් ඉහළ ය. තාක්ෂණික වශයෙන්, thoracoabscessostomy ඉතා සංකීර්ණ නොවේ, කෙටි කාලයක් තුළ. මෙම මෙහෙයුම රෝගීන් පහසුවෙන් ඉවසා සිටියි.
පෙනහළු වල කුහරයේ සනීපාරක්ෂාව ප්රතිබැක්ටීරීය, කහට, ප්රතිශක්තිකරණ සහ ඩෙටොක්සිකරණය (වක්ර විද්යුත් රසායනික රුධිර ඔක්සිකරණය, UVI රුධිරය, ප්ලාස්මාෆෙරෙසිස්, hemofiltration) චිකිත්සාව පසුබිමට එරෙහිව සිදු කෙරේ.
සමහර අවස්ථාවල දී, සායනයට රෝගීන් ඇතුළත් කිරීමේ මොහොතේ සිට 2-3 වන දින හදිසි ඇඟවීම් අනුව මෙහෙයුම සිදු කරනු ලැබේ. හදිසි ශල්යකර්මයක් සඳහා අවශ්ය වන්නේ රෝගියාගේ තත්වයෙහි බරපතලකම සහ සැලසුම් සහගත මෙහෙයුමක් සඳහා ඔහුව සූදානම් කිරීමට ඇති නොහැකියාව, විනිවිද පෙනෙන සිදුරු හෝ පෙනහළුවල විනාශයේ නාභිගත ජලාපවහනය භාවිතයෙන් පෙනහළුවල විනාශයේ නාභිගත කිරීම සනීපාරක්ෂාව කිරීමට අසාර්ථක උත්සාහයන් ය. , ද්විත්ව ජලාපවහනය (සංකීර්ණ බ්රොන්කොස්කොපික් සනීපාරක්ෂාව සහ බාහිර විනිවිද පෙනෙන ජලාපවහනය සමග එකවර සනීපාරක්ෂාව). එවැනි තත්වයන් තුළ පූර්ව ශල්යකර්ම සඳහා සූදානම් වීම කෙටි කාලීන වන අතර එය ශ්වසන සහ හෘද වාහිනී පද්ධතියේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම අරමුණු කර ගෙන ඇත.
thoracoabscessostomy සහ වේදිකාගත සනීපාරක්ෂාව සඳහා අපගේ සායනයේ මෙම මුල් ප්රතිකාර ක්රමය හඳුන්වාදීම නිසා purulent-විනාශකාරී පෙනහළු රෝග ඇති වඩාත් බරපතල ලෙස රෝගාතුර වූ රෝගීන්ගේ මරණ අනුපාතය 50.4% සිට 9% දක්වා අඩු විය.
ස්වාභාවිකවම, thoracoabscessostomy පසු, සායනික ප්රකෘතිමත් වීම බොහෝ විට සිදු වේ. වියළි අවශේෂ කුහර X-ray මත දැකිය හැකි cyst-like cavities (false cysts) බවට පරිවර්තනය විය හැක. අවශේෂ කුහර ගතික නිරීක්ෂණයට යටත් වන අතර, suppuration උග්රවීම, පෙනහළු රුධිර වහනය සිදුවීමේදී ශල්ය ප්රතිකාර සඳහා ඇඟවීම් සිදු විය හැක.
VC. Gostishchev
පෙනහළු පටක වල ඇතිවන ගිනි අවුලුවන ක්රියාවලිය, ඉන්ද්රිය පුරා පහසුවෙන් පැතිර යා හැකි පුළුල් නෙරෝසිස් ඇති විය හැක. මෙම අවස්ථාවේ දී, ඔවුන් පෙනහළු වල ගැන්ග්රීන් වර්ධනය ගැන කතා කරයි.
සායනික වෛද්ය විද්යාවේදී, පෙනහළු වල ක්රියාශීලී නෙරෝසිස් ආකාර දෙකකට වෙන්කර හඳුනා ගැනීම ඉතා වැදගත් වේ: විවරය සහ ගැන්ග්රීන්. පළමු අවස්ථාවේ දී, දැවිල්ල සීමිත වන අතර එය වටා කැප්සියුලයක් ඇත. නාභිය වටා කැප්සියුලයක් නොමැති බැවින් පෙනහළු වල ගැන්ග්රීන් බාධාවකින් තොරව පැතිරෙයි.
මෙම රෝගය බොහෝ විට මැදිවියේ පිරිමින් තුළ සිදු වන අතර ශරීරයේ සියලුම ගිනි අවුලුවන ක්රියාවලීන්ගෙන් 15% ක් පමණ ගත වේ.
මෙම රෝගයේ වර්ධනයට හේතුව විවිධ ව්යාධිජනක මගින් ඇතිවන ආසාදිත ක්රියාවලියකි:
- Staphylococcus aureus.
- ක්ලෙබ්සියෙල්ලා.
- Pseudomonas aeruginosa සහ Haemophilus influenzae.
- බ්රොන්කයි වල කොන්දේසි සහිත ව්යාධිජනක ශාක.
- බැක්ටීරියාකාරක.
- අසාමාන්ය ක්ෂුද්ර ජීවීන්.
- නියුමොකොකස්.
ක්ෂුද්ර ජීවීන් කිහිපයක එකතුවක් රෝගයේ වර්ධනයට දායක වේ - නිර්වායු රෝග කාරක මගින් ආධිපත්යය දරන සංගමයක් (වාතයකින් තොරව ප්රජනනය කළ හැකිය).
රෝගය වර්ධනය කිරීමේ යාන්ත්රණ:
- ව්යාධි විද්යාවේ වර්ධනයේ වඩාත් පොදු ප්රභේදය වන්නේ අභිලාෂයයි. එය නාසෝෆරින්ක්ස්, මුඛ කුහරය සිට ශ්වාසනාලය හරහා පහළ ශ්වසන මාර්ගයට ක්ෂුද්ර ජීවීන් ආශ්වාස කිරීම ඇඟවුම් කරයි. esophageal reflux සමග, වමනය, මත්පැන් විෂ වීම, ආමාශයේ ක්ෂුද්ර ජීවීන් ශ්වසන පත්රිකාවට ඇතුල් විය හැක. දරුණු සාමාන්ය තත්ත්වය, ප්රතිශක්තිකරණ ඌනතාවයන්, පිළිකාවක් මගින් බ්රොන්පයිල් ලුමෙන් වැසීම මෙන්ම පුඵ්ඵුසීය යාත්රා වල thromboemboli අපේක්ෂාවට දායක වේ.
- ස්පර්ශය - අසල්වැසි ප්රදේශවලින් ආසාදනය පැතිරීම ඇඟවුම් කරයි. එය bronchiectasis, දිගු නියුමෝනියාව, ආසාදිත ස්වභාවයේ pleurisy සමග සිදු වේ. බොහෝ විට, පෙනහළු පටක වල විවරයක් පළමුව සිදු වේ, ගැන්ග්රීන් වර්ධනය වීමත් සමඟ කැප්සියුලය හරහා සැරව පිටවීමක් සිදු වේ.
- තුවාල වලින් පසු - මෙම විකල්පය තරමක් දුර්ලභ වන අතර සම්බන්ධතාවයට කොන්දේසි සහිතව ආරෝපණය කළ හැකිය. පපුවේ තුවාලයකින් පසු, නිර්වායු ක්ෂුද්ර ජීවීන් අඩංගු ආසාදන පිළිබඳ අවධානයක් ඇති වේ. ඔවුන් පෙනහළු පටක වලට පැතිරෙන අතර, නෙරෝටික් ක්රියාවලියක් ඇති කරයි.
- hematogenous සහ වසා මාර්ග. රෝගයේ වර්ධනයේ තරමක් දුර්ලභ ප්රභේද, පැතිරීම ශරීරයේ අනෙකුත් අවයව වලින් යාත්රා හරහා ගමන් කරයි. එය sepsis, endocarditis, osteomyelitis, tonsillitis, diverticulosis සහ බඩවැල් අවහිරතා නිරීක්ෂණය කරනු ලැබේ.
රෝගය වර්ධනය කිරීම මත්පැන්, මත්ද්රව්ය, දුම්පානය, නිදන්ගත රෝග, ප්රතිශක්තිකරණ භාවිතය (උදාහරණයක් ලෙස, glucocorticosteroids), උසස් සහ වයෝවෘද්ධ වයස, ඒඩ්ස් භාවිතය මගින් ප්රවර්ධනය කරනු ලැබේ.
වර්ගීකරණය

වෛද්යවරුන් සඳහා, රෝගය විකල්ප කිහිපයකට බෙදීම ඉතා වැදගත් වේ. මෙය රෝග විනිශ්චය සහ චිකිත්සක උපක්රම තීරණය කරයි.
රෝගයේ යාන්ත්රණය අනුව පෙනහළු ගැන්ග්රීන් ආකාර කිහිපයක් ඇත:
- පශ්චාත් නියුමෝනික්.
- අභිලාෂය.
- පශ්චාත් කම්පන සහගත.
- බාධාකාරී.
- ලිම්ෆොජනික්.
- Thromboembolic.
- Hematogenous.
පෙනහළු පටක වලට සිදුවන හානිය අනුව, lobar, subtotal (2 lobes හෝ ඊට වැඩි), සම්පූර්ණ (එක් පැත්තක ඇති සියලුම පෙනහළු) වෙන්කර හඳුනාගත හැකිය.
සමස්ත ආසාදිත ක්රියාවලිය අදියර කිහිපයක් හරහා ගමන් කරයි:
- Atelectasis-pneumonia - ගිනි අවුලුවන ක්රියාවලිය තවමත් necrotic ස්වභාවය නොවේ, නමුත් අවට පෙණහලු පටක වලින් වෙන් කර ඇත.
- නෙරෝසිස් - ඉන්ද්රිය තුළ, සෛල මිය යාමේ ක්රියාවලීන් දැවිල්ලට වඩා ප්රමුඛ වේ.
- සීක්වෙස්ට්රේෂන් - නෙරෝසිස් ප්රදේශ අවට පටක වලින් ගිනි අවුලුවන පතුවළකින් වෙන් කරනු ලැබේ.
- purulent විලයන - සෘජුවම gangrene, sequesters විසංයෝජනය, necrotic ක්රියාවලිය සීමාවන් තොරව ඉන්ද්රිය පුරා ව්යාප්ත වේ.
ප්රතිකාර ක්රමයක් තෝරා ගැනීම සඳහා අදියර තෝරා ගැනීම අවශ්ය වේ.
රෝග ලක්ෂණ

පෙනහළු වල ගැන්ග්රීන් සෑම විටම උග්ර රෝගයක ස්වරූපයෙන් ඉදිරියට යන අතර රෝගියාගේ දරුණු සාමාන්ය තත්වය සමඟ ඇත. පෙනහළු පටක වල ආසාධනය ශරීරයේ සාමාන්ය විෂ වීමත් සමග, සමහර අවස්ථාවලදී, කම්පන වර්ධනය වේ.
පෙනහළු ගැන්ග්රීන් රෝග ලක්ෂණ:
- අධික ශරීර උෂ්ණත්වය.
- සාමාන්ය දුර්වලතාවය, මිරිස් දහඩිය දක්වා වෙනස් වීම, හිසරදය.
- ආහාර රුචිය නොමැතිකම හේතුවෙන් කැචෙක්සියා.
- රාත්රී නින්ද උල්ලංඝනය කිරීම.
- පපුවේ අඩක් වේදනාව. බලහත්කාරයෙන් ආශ්වාස කිරීම මගින් රෝග ලක්ෂණය උග්ර වේ.
- දින කිහිපයකට පසු කැස්ස පෙනේ.
- දරුණු ගන්ධයක් සහ අළු පැහැයක් සහිත පෙණ සහිත ස්පුටම් විශාල පරිමාවක් බැහැර කිරීම.
- රෝගියාගේ සම සුදුමැලි වේ, හුස්ම හිරවීම, රුධිර පීඩනය පහත වැටේ.
- කම්පනය වර්ධනය වීමත් සමඟ පීඩනය විවේචනාත්මක සංඛ්යා දක්වා පහත වැටේ, මුත්රා පිටවීමක් නොමැති අතර හෘද ස්පන්දන වේගය වැඩි වීමක් දක්නට ලැබේ.
- දරුණු අවස්ථාවල දී, රෝගියාගේ විඥානය වෙනස් වේ.
රෝගයේ රෝග ලක්ෂණ සංකූලතා වල ප්රකාශනයන් මගින් අතිරේක කළ හැක.
සංකූලතා

රෝගයම රෝගියාගේ මරණයට හේතු විය නොහැකි නමුත් දරුණු, සමහර විට මාරාන්තික සංකූලතා ඇති කරයි.
මේවාට ඇතුළත් වන්නේ:
- ශ්වසන අසමත්වීම - පෙනහළු පටක විශාල ප්රදේශයක් වැඩ කිරීමෙන් අක්රිය කර ඇති අතර, එය ශරීර පටක වලට ඔක්සිජන් සැපයීම කඩාකප්පල් කරයි.
- ආසාදිත කම්පනය - දරුණු දැවිල්ල සහ බැක්ටීරියා රුධිරයට ඇතුල් වීම පීඩනය පහත වැටීමට හා රුධිර සංසරණයට බාධා කිරීමට හේතු වේ.
- ප්ලූරල් එම්පීමා - ප්ලූරල් කුහරය තුළට සැරව පැතිරීම දැඩි විෂ වීමක් ඇති කරයි.
- පෙනහළු රුධිර වහනය - පෙනහළු විනාශ කිරීම සනාල බිත්තිවලට හානි කිරීමට හේතු වේ. සමහර විට ලේ ගැලීම ආපසු හැරවිය නොහැකි විය හැකිය.
- සෙප්සිස් - ශරීරයෙන් බැක්ටීරියා රුධිරයට විනිවිද යාම, ශරීරය පුරා පැතිරීම.
- ඩීඅයිසී-සින්ඩ්රෝමය - සෙප්ටික් ක්රියාවලියට ප්රතිචාර වශයෙන්, කැටි ගැසීමේ පද්ධතිය සක්රීය වේ, රුධිර කැටි ගැසීම් ඇති අතර එමඟින් රුධිර නාල අවහිර වේ. කැටි ගැසීමේ සාධක අවසන් වූ විට, අභ්යන්තර අවයවවල රුධිර වහනය වර්ධනය වීමත් සමඟ hypocoagulation ආරම්භ වේ.
මෙම සංකූලතා ප්රතිකාර කිරීම අතිශයින් දුෂ්කර ය. රෝග විනිශ්චය සහ චිකිත්සක ක්රියා පටිපාටි නියමිත වේලාවට සිදු කරන්නේ නම් මෙම සියලු ක්රියාවලීන් වළක්වා ගත හැකිය.
රෝග විනිශ්චය

ව්යාධි ක්රියාවලිය සහ එහි සංකූලතා හඳුනා ගැනීම සඳහා, වෛද්යවරුන් සංකීර්ණ රෝග විනිශ්චය කිරීමේ දී හැකි සියලු ක්රම භාවිතා කරයි.
රෝග විනිශ්චය ක්රියාවලිය වෛෂයික පරීක්ෂණයකින් ආරම්භ වේ. Gangrene පහත වෙනස්කම් වලින් සංලක්ෂිත වේ:
- රෝගියාගේ අක්රියතාව.
- බර අඩුවීම.
- තෙත් සම.
- හුස්ම ගැනීමේදී පපුවේ අඩක් පසුගාමී වේ.
- ගන්ග්රීන් කලාපයට ඉහළින්, බෙර වාදනය කෙටි වේ.
- Auscultation අතරතුර, වෛද්යවරයා තෙත් රැල් සහ ක්රෙපිටස් ශබ්දයට සවන් දෙයි.
රෝග විනිශ්චය සඳහා උපකරණ ක්රම වනුයේ:
- පපුවේ එක්ස් කිරණ - මෙම සාමාන්ය රෝග විනිශ්චය ක්රමයට පවා පුළුල් නෙරෝටික් ක්රියාවලියක් හඳුනා ගැනීමට හැකි වේ. පෙනහළු පටක තුළ, කළු පැහැති අවධානයක් දක්නට ලැබේ.
- පරිගණක ටොමොග්රැෆි මගින් නෙක්රොටික් ක්රියාවලියක් ඇති සියලුම සීක්වෙස්ටර් සොයා ගැනීමට ඔබට ඉඩ සලසයි.
- ප්ලූරල් කුහරයේ අල්ට්රා සවුන්ඩ් ප්ලූරල් එෆියුෂන්, ප්ලූරිසි හෝ ප්ලූරල් එම්පීමා හඳුනා ගැනීම සඳහා අවශ්ය වේ.
- බ්රොන්කොස්කොපි මගින් ඔබට අභ්යන්තරයේ සිට විශාල බ්රොන්කයි පරීක්ෂා කිරීමට සහ ලුමෙන් වල purulent ක්රියාවලිය සහ අතුල්ලමින් හඳුනා ගැනීමට ඉඩ සලසයි. ක්රියා පටිපාටිය අතරතුර, ඔබ වැපිරීම සඳහා ද්රව්ය ගත හැකිය.
රසායනාගාර පරීක්ෂණ මගින් හෙළි වන්නේ:
- ලියුකෝසයිට්, එරිත්රෝසයිට්, ස්පුටම් අන්වීක්ෂීය නෙරෝසිස්.
- ක්ෂුද්ර ජීවී, බැක්ටීරියා සංස්කෘතිය තුළ ප්රතිජීවක ඖෂධ සඳහා එහි ඇති හැකි ප්රතිරෝධය.
- සාමාන්ය රුධිර පරීක්ෂාව තුළ ලේයිකොසයිට්, ESR සහ රක්තහීනතාවය වැඩි වීම.
- ජෛව රසායනික අධ්යයනයකදී සම්පූර්ණ ප්රෝටීන් ප්රමාණය අඩු වීම.
- කාබන්ඩයොක්සයිඩ් වැඩි වීම සහ රුධිරයේ වායු සංයුතියේ ඔක්සිජන් අඩු වීම.
රෝගියෙකු තුළ ගැන්ග්රීන් සංකූලතා ඇති වුවහොත්, රෝග විනිශ්චය අධ්යයනයන් පුළුල් වේ.
පෙනහළු වල ගැන්ග්රීන් ප්රතිකාර කිරීම
රෝගයේ චිකිත්සාව තනිකරම ස්ථාවර තත්වයන් තුළ සිදු කරනු ලැබේ, බොහෝ විට දැඩි සත්කාර ඒකකයේ සහ දැඩි සත්කාර ඒකකයේ. රෝහලේ පෙනහළු විශේෂඥයින් සහ උරස් ශල්ය වෛද්යවරුන් සේවයේ යොදවයි.
පෙනහළු ගැන්ග්රීන් සඳහා ඖෂධ ප්රතිකාරයට ඇතුළත් වන්නේ:
- කොලොයිඩ් සහ ස්ඵටික ද්රාවණ, රුධිර ප්ලාස්මා සහ ඇල්බියුමින් සමඟ විෂ ඉවත් කිරීම.
- විටමින්, immunomodulators සහ desensitizers රෝගියාගේ සාමාන්ය තත්ත්වය වැඩිදියුණු කිරීමට සහ ප්රතිශක්තිකරණ පද්ධතියට සහාය වේ.
- DIC සමඟ, කැටි ගැසීමේ පද්ධතියේ තත්වය පාලනය යටතේ ප්රතිදේහජනක භාවිතා වේ.
- පීඩනය පහත වැටෙන විට, හෘද වාහිනී පද්ධතිය නඩත්තු කිරීම සඳහා inotropic නියෝජිතයන් හඳුන්වා දෙනු ලැබේ.
- ඔක්සිජන් ආධාරක ආධාරයෙන් ඔක්සිජන් චිකිත්සාව සහ බ්රොන්කොඩිලේටර් සමඟ ආශ්වාස කිරීම සිදු කරයි.
ප්රතිජීවක ඖෂධ නිවැරදිව නිර්දේශ කිරීම ප්රතිකාරයේදී ප්රධාන කාර්යභාරයක් ඉටු කරයි. ඖෂධ කිහිපයක් භාවිතා කරනු ලැබේ, උපරිම මාත්රාවලින් පරිපාලනය කරනු ලැබේ. පරිපාලනයේ ඒකාබද්ධ අභ්යන්තර හා වාචික මාර්ග.
ආසාදනවල අවධානය යොමු කරනු ලබන්නේ චිකිත්සක බ්රොන්කොස්කොපි, බ්රොන්කොල්වොලර් ලාවාෂ් සහ ප්ලූරල් කුහරයේ සිදුරු ආධාරයෙන් ය.
චිකිත්සාවේ අකාර්යක්ෂමතාවය සමඟ, ශල්ය ප්රතිකාර සිදු කරනු ලැබේ:
- Lobectomy යනු පෙනහළු වල පෙත්තක් ඉවත් කිරීමයි.
- Bilobectomy - උපස්ථ තුවාලයක් සහිත වේදනා දෙකක් ඉවත් කිරීම ඇතුළත් වේ.
- Pneumonectomy - සම්පූර්ණ පෙනහළු ඉවත් කිරීම.
ප්රතිකාර උපක්රම තෝරා ගැනීම ක්රියාවලියේ වේදිකාව සහ එහි ව්යාප්තිය මත රඳා පවතී.
වැළැක්වීම

රෝගීන්ගේ නිරන්තර මරණවලට හේතුව පෙනහළු වල ගැන්ග්රීන් ය. දරුණු සංකූලතා වර්ධනය වීම හේතුවෙන් මරණ අනුපාතය 40% දක්වා වේ.
මෙම තත්වයන් යටතේ, රෝග වැළැක්වීම වැදගත් කාර්යභාරයක් ඉටු කරයි. එයට ඇතුළත් වන්නේ:
- දුම්පානය, මත්පැන් සහ මත්ද්රව්ය භාවිතය නතර කිරීම.
- ශ්වසන රෝග සඳහා කාලෝචිත ප්රතිකාර.
- ජනගහනයේ සෞඛ්ය අධ්යාපනය.
- බෝවන රෝග සඳහා පූර්ණ වෛද්ය ප්රතිකාර සංවිධානය කිරීම.
- නිතිපතා වැළැක්වීමේ පරීක්ෂණ.
- සෞඛ්ය සම්පන්න පෝෂණය, වැඩිහිටියන්ගේ සෞඛ්යය පවත්වා ගැනීම.
- නිදන්ගත ආසාදන නාභිගත කිරීම සඳහා ප්රතිකාර කිරීම.
පෙනහළු වල ගැන්ග්රීන් යනු වළක්වා ගත හැකි සහ එහි මාරාන්තික සංකූලතා වළක්වා ගත හැකි රෝගයකි.
">Google+
පෙනහළු වල විවරය සහ ගැන්ග්රීන් යනු එකිනෙකට සම්බන්ධ ක්රියාවලි දෙකකි ( දෙවැන්න පළමුවැන්න අනුගමනය කරයි) පෙනහළු විවරයක් - වාතය ආශ්වාස කරන ඉන්ද්රියයේ ප්රදේශයේ සිදුවන ප්රබල ආහාරයකි, එහිදී සම්පූර්ණ බෑගයක් සෑදී, purulent තැන්පතු වලින් පිරී ඇත.

පෙනහළු ගැන්ග්රීන් යනු පෙනහළු පටක වල ප්රබල හා වේගවත් මරණයකි, පෙනහළු විවරයක් හේතුවෙන් ඒවා දිරාපත් වේ. Gangrene යනු ඉන්ද්රියයේ නිරෝගී සහ මිය යන පටක අතර පැහැදිලිව පෙනෙන රේඛාවක් නොමැති වීම මගින් සංලක්ෂිත වේ.
හේතු
පෙනහළු ගැන්ග්රීන් සඳහා ප්රධාන හේතුව වන්නේ හානිකර ක්ෂුද්ර ජීවීන් ශ්වසන ඉන්ද්රියයන් සහ බ්රොන්කයි වලට ඇතුල් වීමයි.
ඔවුන්ට විවිධ ආකාරවලින් එහි යා හැකිය:

- රෝගියාට නරක දත්, විදුරුමස්, නාසෝෆරින්ක්ස් ඇත. මෙම නඩුවේ පැන නගින ක්ෂුද්ර ජීවීන් ශ්වසන මාර්ග හරහා පෙණහලුවලට බැස යයි.
- මත්පැන් / මත්ද්රව්ය විෂ වීම, හිස් කබල, මොළයේ තුවාල, ආමාශයික විෂ වීම, වමනය ඇතිවීම, මේ මොහොතේ ආක්රමණශීලී ක්ෂුද්ර ජීවීන් ආශ්වාස කර පෙණහලුවලට ඇතුල් වේ. මෙම ව්යාධිවේදය පෙනහළු පටක වල purulent ක්රියාවලිය සහ necrosis මගින් සංලක්ෂිත වේ.
- වින්දිතයාට පපුවේ පෙදෙසට විනිවිද යන තුවාලයක් තිබේ නම් ආසාදිත ක්රියාවලිය ආරම්භ විය හැක.
- දුම්පානය, මත්ද්රව්ය ගැනීම, HIV ආසාදනය පසුබිමට එරෙහිව, මානව ප්රතිශක්තිකරණ පද්ධතියේ සාමාන්ය දුර්වලතාවයක් පවතී.
- උසස් වයස;
- දියවැඩියා රෝගය;
- අනෙකුත් දුර්වල රෝග;
- ශල්ය මෙහෙයුමකදී සාමාන්ය නිර්වින්දනය භාවිතා කිරීම;
- ස්නායු රෝග ක්ෂේත්රයේ ව්යාධිවේදය;
- ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ් හෝමෝන භාවිතය.
- නියුමොකොකස්;
- රන්වන් ස්ටැෆිලොකොකස් ඕරියස්;
- Pseudomonas aeruginosa;
- hemophilic bacillus;
- enterobacteria;
- බැක්ටීරියාකාරක.
සංඥා
Gangrene අතිශයින්ම පැහැදිලි සහ හඳුනාගත හැකි රෝග ලක්ෂණ ඇත:- රෝගියාගේ සාමාන්ය අවපීඩන තත්වය: සීතල, වෙව්ලීම, උෂ්ණත්වයේ හදිසි වෙනස්වීම්, විෂ වීම, ආහාර සඳහා දුර්වල අවශ්යතාවය, රක්තහීනතාවය, හදිසි බර අඩු වීම, හුස්ම හිරවීම, අසමාන හෘද ස්පන්දනය සහ සමහර විට රක්තපාතය.

- ගැන්ග්රීන් ප්රදේශයේ වේදනාකාරී සංවේදනයන් ඇත, කැස්ස මගින් උග්ර වේ, එය ස්නායු අවසානය විශාල සංඛ්යාවක් අඩංගු ප්ලූරා වලට හානි වීමෙන් පැහැදිලි වේ.
- එම ස්ථානයේ ස්පන්දනය කිරීමේදී වේදනාව දැනේ, රෝගියා කැස්ස පටන් ගනී. ඔබ ගැටළු සහිත ප්රදේශය මත තට්ටු කළහොත්, අඳුරු ශබ්දයක් ඇසෙයි.
- සවන් දෙන විට, දුර්වල හුස්ම ගැනීමක් ඇසෙයි, සමහරවිට හුස්ම හිරවීමත් සමඟ.
- බ්රොන්කස් හි ප්රගතියක් ඇති වූ වහාම ස්පුටම් සමග දිගු, ප්රචණ්ඩකාරී කැස්සක් ඇත. ගඳ සුවඳ දැනේ, පෙනහළු සහ බ්රොන්කයිවල කුඩා කැබලි පිටතට පැමිණේ.
- එක් අවස්ථාවක, ස්පුටම් ආකර්ෂණීය පරිමාවකින් පිටතට පැමිණේ, මුළු දවසම එය මිලි ලීටර් හයසියයක සිට ලීටර් එකක් දක්වා පිටතට පැමිණිය හැකිය.
- උෂ්ණත්වය සෙල්සියස් අංශක 39/40 දක්වා ඉහළ යයි, සීතල දැනේ, දහඩිය වැඩි වේ.
- ඔබ ගැඹුරු හුස්මක් ගන්නා විට දැඩි වේදනාවක් ඇත.
- වේගවත් හුස්ම ගැනීම (විනාඩියකට හුස්ම ගැනීම් විස්සකට වඩා).
- ස්පන්දනයේ බාධා: හෘද ස්පන්දනය ඉතා ඉක්මනින්, පසුව ඉතා සෙමින්.
- නාසයේ කෙළවරේ නිල් පැහැයක්, කන්, පාද සහ අත්ලෙහි පෙති ඇත.
- ගිනි අවුලුවන ක්රියාවලිය දින දහයක් හෝ දොළහක් පමණ පවතී.
පෙනහළු ගන්ග්රීන් යනු බරපතල රෝගයකි, සංකූලතා බොහෝ විට සිදු වන අතර මාරාන්තික ප්රති result ලයක් විය හැකිය.
රෝගයේ අදියර
- ප්රාථමික අවධියේදී, ශ්වසන ඉන්ද්රියයේ මෘදු විවරයක් සිදු වේ. මෙම කාල පරිච්ෙඡ්දය තුළ, ගිනි අවුලුවන ක්රියාවලිය හේතුවෙන් පෙනහළු පටක ඝනත්වයට පත් වේ, ස්පුටම් සෑදීමට පටන් ගනී.
- මඳ වේලාවකට පසු, බලපෑමට ලක් වූ ප්රදේශය මැද සැරව දිස් වේ, අසල්වැසි පටක වලට බලපාන්නේ නැති purulent තැන්පතු වලින් පිරුණු බෑගයක් සෑදී ඇත. ගිනි අවුලුවන කලාපයේ බිත්තියේ සෛලීය මට්ටමේ විවරයක්, තන්තුමය, කැටිති එපිටිලියම් අඩංගු වන අතර එය නව රුධිර වාහිනී සෑදීමට ඉහළ හැකියාවක් ඇත.
- උග්ර විවරයක් තුළ, ශ්වසන ඉන්ද්රියයේ එපිටිලියම් තුළ දැවිල්ල දැනටමත් සිදු වේ. දැවිල්ලේ නාභිගත කිරීමේදී, මෘදු සැරව එකතු වේ. උග්ර වේදිකාවේ සිට නිදන්ගත අවධිය දක්වා සංක්රමණය විය හැකිය.
- නිදන්ගත අවධියේදී, පටක ඇතුළත ඒකාකාර වුවද, දැවිල්ලෙහි බිත්තිය මැහුම් එපිටිලියම් වේ. මාස දෙකකට පසු, තුවාලයේ බිත්තියේ අභ්යන්තර පැත්තේ පටකවල ඛණ්ඩනය වීමේ හැකියාව බැහැර නොකෙරේ.

රෝග විනිශ්චය
ප්රතිකාරයේ නිවැරදි ව්යුහයක් නිර්මාණය කිරීම සඳහා, පළමුව ශරීරයේ යම් රසායනාගාර සහ උපකරණ විශ්ලේෂණයක් සිදු කිරීම අවශ්ය වේ.
පළමුවෙන්ම, වෛද්යවරයා රසායනාගාරයේ රෝගියාට පරීක්ෂණයක් නියම කරයි, එහිදී ඔහුට ලබා දෙනු ඇත:
1. සම්පූර්ණ රුධිර ගණනය: ඔවුන් සැරයටි සහ න්යෂ්ටීන් මාරු කිරීම, හීමොග්ලොබින් මට්ටම, එරිත්රෝසයිට් අවසාදිත අනුපාතය වැඩි වේද, ලියුකොසිටෝසිස් තිබේද, නියුට්රොෆිල් ධාන්ය විෂ සහිතද, ඒවායේ සංඛ්යාව වැඩි වේද යන්න සලකා බලනු ඇත.
2. රුධිරයේ ජෛව රසායනික විශ්ලේෂණය: ෆයිබ්රින්, ඇල්ෆා ග්ලෝබියුලින්, ගැමා ග්ලෝබියුලින්, සියාලික් අම්ල, හැප්ටොග්ලොබින් සංඛ්යාවේ කැපී පෙනෙන වැඩිවීමක් තිබේද, ඇල්බියුමින් සංඛ්යාව සම්මතයට වඩා අඩුද යන්න ඔවුන් සටහන් කරයි.
3. මුත්රා විශ්ලේෂණය: ලියුකෝසයිට් තිබේදැයි බලන්න.
4. පිටතට යන ස්පුටම් විශ්ලේෂණය කරනු ලැබේ: විසර්ජනය අපිරිසිදු සහ අළු පැහැයෙන් යුක්තය, ස්ථර තුනකින් යුක්තය (ඉහළ ජලය, තරමක් සුදු, ටිකක් පෙණ දමයි; මැද මූසික පාට; සැරව සහ පෙනහළු පටක කැබලි දැනටමත් පැමිණෙමින් තිබේ. පහත). සමහරවිට ප්රත්යාස්ථ තන්තු වල පෙනුම.
විකිරණවේදය
විවරයක් බ්රොන්කයි වලට කැඩීමට පෙර සහ පසුව එක්ස් කිරණ සිදු කරන බව සඳහන් කිරීම වටී:- පෙර - පැහැදිලිව පෙනෙන දාර නොමැතිව විශාල විනිවිද යාමක් ඇත. කෙසේ වෙතත්, මෙම ප්රදේශය උත්තල ලෙස පෙනේ ( පළමු අදියරේදී) එය ප්රධාන වශයෙන් 1 හෝ 2 පෙති වල අඩංගු වේ, අඩු වාර ගණනක් ශ්වසන ඉන්ද්රිය සම්පූර්ණයෙන්ම සම්බන්ධ වේ.
- පසු - පින්තූරයේ සාධාරණ අඳුරු වීමක් සටහන් වේ, කුඩා තිත් කිහිපයක් සැහැල්ලු ය, විකෘති රූපයක් සහිතව, දියරයේ පැවැත්මේ මට්ටම ඔවුන්ගෙන් තීරණය වේ.
විවරයක් කැඩී ගිය විට, ශරීර උෂ්ණත්වය පහත වැටෙන අතර, බහුල ස්පුටම් ස්රාවය ආරම්භ වේ. එවැනි අප්රසන්න ගන්ධයක්, purulent ක්රියාවලියක් පවතින නිසා.
ඔබ හොඳ ජලාපවහනය සිදු කරන්නේ නම්, දියර බෑගයේ පතුලේ පමණක් හෝ සම්පූර්ණයෙන්ම අතුරුදහන් වනු ඇත.
CT ස්කෑන්
මෙම ක්රියාපටිපාටිය සමඟ, ඔබට පහසුවෙන් බෑගය සෑදීමේ නිශ්චිත ස්ථානය සොයාගත හැකිය. වෙනත් දේ අතර, ශ්වසන ඉන්ද්රියයන් සහ පපුවේ බිත්තිය ආවරණය කරන චිත්රපටය කොපමණ ප්රමාණයක් සම්බන්ධ වේද යන්න තේරුම් ගැනීමට යම් ජල මට්ටමක්, එපිටිලියම්වල මිය ගිය ප්රදේශ දැකගත හැකිය.
පරිගණක ටොමොග්රැෆි මත එය වඩාත් නිවැරදි සීක්වෙස්ටර් සංඛ්යාව හඳුනා ගැනීමට හැකි වනු ඇත.
වීඩියෝ
වීඩියෝ - පෙනහළු විවරයක් යනු කුමක්ද?
බාහිර ශ්වසනයේ කාර්යයන් අධ්යයනය කිරීම
බොහෝ ප්රවීණයන් විශ්වාස කරන්නේ මෙම අධ්යයනය අනිවාර්යයෙන් සිදු කළ යුත්තේ ශල්යකර්ම මැදිහත්වීම සඳහා රෝගියා සූදානම් කිරීම සහ සුවය ලැබීමෙන් පසු වෛද්ය හා සමාජ විශේෂඥතාව ක්රියාත්මක කිරීම සඳහා පමණක් බවයි.
බ්රොන්කොස්කොපි
එවැනි ක්රියා පටිපාටියක් රෝගියා පරීක්ෂා කිරීමේදී පමණක් නොව, ඔහුට ප්රතිකාර කිරීමේදීද සිදු කරනු ලැබේ. purulent තැන්පතු ඉවත් කිරීම රෝගියාට බෙහෙවින් උපකාරී වේ, ඒවා මයික්රොෆ්ලෝරා හඳුනා ගැනීමේ ප්රභවයක් ලෙසද සේවය කරයි. ලබාගත් දත්ත මත පදනම්ව, අවශ්ය ප්රතිජීවක සඳහා ප්රතිරෝධය සහ ප්රතිචාරය තීරණය කරනු ලැබේ.
සංකූලතා
- වඩාත් පොදු සංකූලතාව වන්නේ ප්ලූරල් පටලයෙන් ඔබ්බට සැරව සෑදීමේ ක්රියාවලිය විනිවිද යාමයි. මෙම අවස්ථාවේ දී, සැරව සැලකිය යුතු සමුච්චය එහි පිහිටුවා ඇත. රෝගයේ මෙම පාඨමාලාව සියයට නවයේ සිට තිස් අට දක්වා අවස්ථා වලදී එය උග්ර කරයි.
- Hemoptysis, පෙනහළු වල ලේ ගැලීම. මෙම ව්යාධිවේද දෙක තුන්වන සහ සිව්වන - උග්ර රක්තහීනතාවය සහ හයිපොවොලමික් කම්පනය (ශරීරය හරහා සංසරණය වන රුධිර පරිමාවේ තියුණු අඩුවීමක්) අවුලුවාලිය හැකිය.
- පෙනහළු වල ගැන්ග්රීන් සමඟ බැක්ටීරියා ඕනෑම බෝවන රෝග වල පවතින බවක් තිබියදීත්, සමහර බැක්ටීරියා තිබීම මොළයේ දැවිල්ල, මෙනින්ජයිටිස් පෙනුම ඇති කරයි.
විශේෂයෙන් එකවර ක්ෂුද්ර ජීවීන් සහ විෂ ද්රව්ය රුධිරයට ප්රබල, තියුණු ලෙස ඇතුල් වීමකදී, මෙය බැක්ටීරියා කම්පනය ඇති කළ හැකිය ( සෑම විටම පාහේ රෝගියාගේ මරණයෙන් අවසන් වේ).
ප්රතිකාර
පෙනහළු වල ගැන්ග්රීන් සමඟ, පෙනහළු විද්යාඥයින් සහ උරස් ශල්ය වෛද්යවරුන් ප්රතිකාර සඳහා සම්බන්ධ වේ (චිකිත්සාවේ සම්පූර්ණ කාලය නොවුවද).
ප්රතිකාර සැලැස්ම සෑම විටම මෙම තත්වය අනුගමනය කරයි:
- බලගතු ඖෂධ චිකිත්සාව.
- විනෝදාත්මක ක්රියාකාරකම් ක්රියාත්මක කිරීම.
- නඩුව බරපතල නම් ශල්යකර්ම.
 වෛද්යවරුන්ගේ ප්රධාන ඉලක්කය වන්නේ ශරීරයට විෂ සහිත විෂ ද්රව්ය සමඟ සටන මෙන්ම ජලය සහ ඉලෙක්ට්රෝලය සමතුලිතතාවය නැවත ආරම්භ කිරීමයි.. මෙම කාර්යය සඳහා රුධිර ප්ලාස්මා, ප්ලාස්මා සහ ප්රෝටීන් ප්රතිස්ථාපනය කරන විසඳුම්, ජල-විද්යුත් විච්ඡේදක මිශ්රණ ශිරා තුළට එන්නත් කරනු ලැබේ. අඩු ජනප්රිය වන්නේ විටමින්, ප්රතිශක්තිකරණ පද්ධතියේ ස්වයං-නියාමනය කිරීමේ ක්රියාවලිය ස්ථාපිත කිරීමට උපකාරී වන drugs ෂධ, හෘද මාංශ පේශි සහ රුධිර නාල වල ක්රියාකාරිත්වයට සහාය වන drugs ෂධ ය.
වෛද්යවරුන්ගේ ප්රධාන ඉලක්කය වන්නේ ශරීරයට විෂ සහිත විෂ ද්රව්ය සමඟ සටන මෙන්ම ජලය සහ ඉලෙක්ට්රෝලය සමතුලිතතාවය නැවත ආරම්භ කිරීමයි.. මෙම කාර්යය සඳහා රුධිර ප්ලාස්මා, ප්ලාස්මා සහ ප්රෝටීන් ප්රතිස්ථාපනය කරන විසඳුම්, ජල-විද්යුත් විච්ඡේදක මිශ්රණ ශිරා තුළට එන්නත් කරනු ලැබේ. අඩු ජනප්රිය වන්නේ විටමින්, ප්රතිශක්තිකරණ පද්ධතියේ ස්වයං-නියාමනය කිරීමේ ක්රියාවලිය ස්ථාපිත කිරීමට උපකාරී වන drugs ෂධ, හෘද මාංශ පේශි සහ රුධිර නාල වල ක්රියාකාරිත්වයට සහාය වන drugs ෂධ ය.
විස්තර කරන ලද කොන්සර්වේටිව් ප්රතිකාරය ඉක්මනින් හා දැඩි ලෙස මෙහෙයවනු ලැබුවහොත්, එය ශ්වසන ඉන්ද්රිය විනාශ කිරීම සහ දේශීයකරණය කිරීම සඳහා උපකාර කරනු ඇත.
එවැනි චිකිත්සාව උදව් නොකළහොත්, තවත් මැදිහත්වීමක් අවශ්ය වේ - ශල්යකර්ම, ඇතුළුව pneumonectomy / lobectomy / pneumotomy / bilobectomy.
ඖෂධ
පෙනහළු වල ගැන්ග්රීන් සඳහා භාවිතා කරන මූලික ඖෂධ පහත දැක්වේ. ඕනෑම වෛද්ය තත්වයක් මෙන්, ඒවායින් එකක් භාවිතා කිරීමට පෙර සුදුසුකම් ලත් සෞඛ්ය සේවා වෘත්තිකයෙකුගෙන් උපදෙස් ලබා ගත යුතුය, මන්ද සමහර ඖෂධ පුද්ගලයාට නොගැලපේ, සමහරක් අනවශ්ය අතුරු ආබාධ ඇති විය හැක.
1. ටිනම්.
මාත්රා නීති: රෝගයේ උපාධිය දිනකට කොටස සහ අයදුම් කිරීමේ ක්රමය තීරණය කරයි. කොටස එක සමාන කොටස් කිහිපයකට බෙදා ඇත, ඒවා එක් දිනක් තුළ ගත යුතුය. මාත්රාව සාධක ගණනාවක් මත රඳා පවතී: වකුගඩු වල කාර්යක්ෂමතාව, ශරීර බර, ක්ෂුද්ර ජීවීන් කෙතරම් සංවේදීද යන්න මත.
බැක්ටීරියා සමඟ රුධිර ආසාදනය, හෘදයේ අභ්යන්තර ශ්ලේෂ්මල දැවිල්ල සහ ශ්වසන මාර්ගවල පහළ කොටස් ආසාදනය ඇතුළු අනෙකුත් දුෂ්කර, මාරාන්තික ආසාදනවල ප්රාථමික අවධියේදී drug ෂධය අභ්යන්තරව හඳුන්වා දීම වඩා හොඳය.
වැඩිහිටියන්ට දිනකට තුන් හතර වතාවක් ග්රෑම් එකක් හෝ දෙකක් එන්නත් කළ යුතුය. දිනකට උපරිම කොටස ග්රෑම් හතරක් නොඉක්මවිය යුතුය ( කිලෝග්රෑමයකට මිලිග්රෑම් පනහක්).
Drug ෂධය මිනිත්තු විස්සක් හෝ තිහක් තුළ පරිපාලනය කෙරේ ( මාත්රාවේ ප්රමාණය මිලිග්රෑම් පන්සියයකට වඩා අඩුය) හෝ විනාඩි හතළිහ සිට හැට දක්වා ( මිලිග්රෑම් පන්සියයකට වඩා වැඩි මාත්රාවක්) ක්රියා පටිපාටිය අතරතුර රෝගියාට ඔක්කාරය දැනේ නම්, ඖෂධය වඩාත් සෙමින් ඇතුල් කළ යුතුය.

2. සෙෆෙපයිම්.
මාත්රා නීති: drug ෂධය අවම වශයෙන් මිනිත්තු තිහක්වත් අභ්යන්තරව පරිපාලනය කෙරේ.
හානිකර ගැන්ග්රීන් බැක්ටීරියාව නිසා රෝගියාට නියුමෝනියාව ඇත්නම්, දින දහයක් සඳහා සෑම පැය දොළහකට වරක් ග්රෑම් එකක් හෝ දෙකක් එන්නත් කරනු ලැබේ. රෝගියාට ඊනියා නියුට්රොපීනික් උණ තිබේ නම්, ඔහු සතියකට හෝ ව්යාධිවේදය ඉවත් කරන තුරු සෑම පැය අටකට වරක් ග්රෑම් දෙකක් ලබා ගත යුතුය.
3. Fluconazole (දිලීර නාශක කාරකය).
මාත්රා නීති: Drug ෂධය ඩ්රොපර් භාවිතයෙන් අභ්යන්තරව පරිපාලනය කෙරේ (අනුපාතය පැයකට මිලිග්රෑම් දෙසිය නොඉක්මවිය යුතුය). දිනකට ඖෂධයේ මාත්රාව ප්රමාණය තීරණය වන්නේ එහි ප්රතිඵලයක් වශයෙන් දිලීර ආසාදනයේ ස්වභාවය සහ බරපතලකම අනුව ය.
ඖෂධය අභ්යන්තරව නොව ඇතුළත ලබා ගැනීමට තීරණයක් ගන්නේ නම්, මාත්රාව වෙනස් කිරීම අවශ්ය නොවේ.
මෙම මෙවලම වෙනත් විසඳුම් සමඟ ඒකාබද්ධ කළ හැකි බව සඳහන් කිරීම වටී..
දැවිල්ල හා suppuration සමග, නීතියක් ලෙස, දිනකට මිලිග්රෑම් හාරසියයක් පමණ බිංදු.
4. මානව immunoglobulin සාමාන්යයි.
මාත්රා නීති: drug ෂධය අභ්යන්තරව පරිපාලනය කෙරේ. වැඩිහිටියෙකු සඳහා, ඩ්රොපර් හරහා මිලි ලීටර් විසිපහක සිට පනහ දක්වා තනුක නොකළ කාරකයක් භාවිතා කරනු ලැබේ, පරිපාලන අනුපාතය විනාඩියකට බිංදු හතළිහක් නොඉක්මවිය යුතුය.
ප්රතිකාර ක්රමයේ සෑම දින තුනකට වරක් ක්රියා පටිපාටි තුනක් සිට දහය දක්වා අඩංගු වේ.
5. ඇම්බ්රොක්සෝල්.
මාත්රා නීති: මෙම ඖෂධය ආශ්වාස ආකාරයෙන් භාවිතා වේ (එක් මිලිලීටරයක් බිංදු විස්සකට සමාන වේ). වයස අවුරුදු දොළහට වැඩි වැඩිහිටියන් සහ ළමුන් පළමු දින දෙක හෝ තුන සඳහා දිනකට තුන් වරක් මිලි ලීටර් හතරක් (මිලිග්රෑම් තිහක්) ගන්න. ඊට පසු, ඖෂධයේ සේවා ප්රමාණය දිනකට දෙවරක් මිලි ලීටර් හතරක් දක්වා අඩු වේ.
මතක තබා ගැනීම වැදගත්ය: ඖෂධ ගැනීමෙන් ආශ්වාස කිරීමේ ආකෘතිය සමඟ, ඔබ උපදෙස් කියවීමෙන් පසු විශේෂ උපකරණයක් භාවිතා කළ යුතුය.
Drug ෂධය ගන්නා කාලය තුළ, ඔබ ඕනෑ තරම් ජලය පානය කළ යුතුය..
6. සෝඩියම් ඇසිටිල්සිස්ටයින්.
මාත්රා නීති: නියෝජිතයා අභ්යන්තරව හෝ අභ්යන්තර මාංශ පේශි ලෙස භාවිතා කරයි.
ඇතුළත ඖෂධ ලබා ගැනීමට නොහැකි නම්, වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ රෝහල තුළ පමණක් අභ්යන්තරව පරිපාලනය කරනු ලැබේ. පළමු කොටස ඖෂධ සහ සෝඩියම් ද්රාවණයේ 1: 1 අනුපාතයකි (0.9%)/ග්ලූකෝස් ද්රාවණය (5%). ඖෂධ සෙමින් (විනාඩි පහක් පමණ) පරිපාලනය කිරීම අවශ්ය වේ.
අභ්යන්තර මාංශ පේශි පරිපාලනය කරන විට, drug ෂධය මාංශ පේශි තුළට ගැඹුරට විනිවිද යා යුතුය.
වැඩිහිටියන් සඳහා, මාත්රාව මිලිග්රෑම් තුන්සියයක් (මිලි ලීටර් තුනක්) දිනකට වරක් හෝ දෙවරක් වේ. සාමාන්යයෙන් දිනකට ඖෂධ මිලිග්රෑම් තුන්සියයක් හයසියයක් ලබා ගත යුතුය.
ඕනෑ තරම් ජලය පානය කිරීම අවශ්ය වේ.
වැළැක්වීම
වැළැක්වීමේ පියවරයන් අතර මිනිසුන් අතර වෛද්ය අධ්යාපනය වැඩි කිරීම, ඇබ්බැහිවීම් තුරන් කිරීම, මිනිසුන්ගේ ජීවන තත්ත්වය වැඩිදියුණු කිරීම, ගිනි අවුලුවන සහ purulent, බෝවන රෝග අනාවරණය වූ විට කාලෝචිත වෛද්ය ප්රතිකාර ලබා දීම ඇතුළත් වේ.